新生兒黃疸別擔心!5大可能原因、治療方式以及注意事項
文章目錄
剛生出來的寶寶,臉蛋明明紅撲撲,怎麼沒過幾天後開始變得黃黃的?詢問醫師卻多會聽到「新生兒黃疸」的答案。對新手父母而言,一旦聽到寶寶有黃疸,一定會感到緊張萬分。
其實爸媽不用過於擔心 ,因為「黃疸」是一種徵兆,並非是疾病 !
彰化基督教兒童醫院新生兒科主任蕭建洲解釋說,「黃疸」通常每100毫升的血清中,只要膽紅素超過2毫克,身體就會明顯變黃( 因為膽紅素是一種黃色的色素 )。而膽紅素累積的程度可從血液中膽紅素的濃度觀察,即為「黃疸指數」。
而所謂的黃疸指數12 ,就是指100c.c.的血液中有12毫克的膽紅素( 12mg/dL )。他進一步說明,成人有黃疸,多是因肝臟有代謝或感染的問題,無法正常代謝膽紅素,未能正常排出的膽紅素沉積在皮膚或黏膜上,因此出現了黃疸,「部分的黃疸是嚴重疾病的徵兆」。
不過,醫學上把未滿月( 出生28天內 )新生兒的黃疸,稱之為「新生兒黃疸」,比起白種人,發生在黃種人身上更為常見,一般足月兒約有5、6成的比例,早產兒更是高達8、9成。新生兒黃疸多數是輕微的症狀,然而,當黃疸指數過高並持久不退時,就要擔心是否有潛藏的疾病。。
他進一步說明,常見的症狀有以下幾點狀況,可提供給爸媽參考 !
寶寶為什麼會黃疸?新生兒黃疸可能原因
蕭建洲醫師指出,新生兒易有黃疸,究其常見可能原因有:
| 血色素太多 | 以前人稱嬰兒為「紅嬰仔」,就是因為血色素較高,使剛生出來的嬰兒看起來紅通通的。 |
| 新生兒的紅血球壽命較短 | 成年人的紅血球壽命是100至120天,但新生兒約80至90天。 |
| 肝功能尚未成熟來不及代謝 | 被破壞的紅血球釋出膽紅素,而新生兒的肝功能尚未成熟,來不及代謝這些膽紅素,於是沉積在皮膚上。 |
| 肝腸循環 | 有些正常經由膽道已排出到了腸內的膽紅素,又再被腸道吸收回到血液內,即「肝腸循環」。 |
| 新生兒吃奶量還不夠 | 新生兒吃奶量還不上軌道,影響大小便的次數,無法將膽紅素排掉,又進入「肝腸循環」再吸收增加,加上生理性脫水,讓膽紅素在血液中的濃度更高。 |
上述因素加在一起,會使新生兒特別容易出現黃疸的現象,「由臉到身體,再到四肢,一路黃下來。然後再以反方向消退」。至於早產兒的黃疸比例更高,是因為紅血球的氧化壓力較為嚴重,也更容易有溶血問題所致;而母乳寶寶的黃疸則會持續較久,推測是母乳中的某些成分可能影響了代謝功能。
新生兒正常的黃疸指數是多少?升高速度過快或超過15mg/dL要注意

正常的生理性黃疸
足月產的寶寶在出生後2至3天出現黃疸,平均在第4到第5天達到高峰,約在1至2週消失;早產兒的黃疸則會持續較長。黃疸的顏色不會太深,足月兒的黃疸指數平均11〜12mg/dL,早產兒的黃疸指數則不超過15mg/dL,這種黃疸不會對寶寶造成不良影響,也不需治療。這段期間,寶寶吃喝睡眠正常,也無其他不適表現。
一旦寶寶出現黃疸,可將寶寶放在充足的光線下,以手指按壓孩子的皮膚,退去皮下的血色,即可觀察孩子的膚色是否發黃。若發現身體軀幹部分有黃疸時,黃疸指數大約7至8左右,如膝蓋以下的皮膚也出現黃疸時,指數就會超過12至15,應該請教醫師是否需要進行照光治療?
新生兒黃疸 : 病理性黃疸
黃疸發生時間太早( 出生後24小時內出現 ),升高速度過快,或血中膽紅素值過高( 超過15mg/dL ),必須儘快接受治療,以免血中膽紅素濃度過高造成嬰兒腦部的傷害。另外,若寶寶的黃疸持續超過兩週仍未消退,也應要接受進一步檢查及治療。
蕭建洲醫師繼續提醒,「病理性新生兒黃疸還會引起其他疾病,若能及早發現可及早治療,降低疾病的嚴重度與影響程度,提醒父母,出院後是自行照顧寶寶的話,出現膚色愈來愈黃、發黃範圍愈來愈大、嗜睡、不喝奶、哭聲異常等狀況,請務必儘速帶至新生兒科就診。」
他補充,「由於黃疸出現的高峰期多在寶寶出院後,為避免父母無法確認黃疸程度而導致延誤就醫時機,本院對於自行在家坐月子的產婦,會要求出院2、3天後,帶寶寶回診,以確認黃疸狀況。檢驗方式是使用經皮測試儀器篩檢,指數較高者再進行抽血檢查。」
新生兒黃疸照光多久 ? 常見2種治療方式
蕭建洲醫師表示,目前治療黃疸的方法目前有下列兩種方式:
新生兒黃疸治療方式1 : 照光治療
通常黃疸指數高於15mg/dL時,就會收住院治療。以波長約425〜475nm的藍光照射寶寶皮膚,透過光照讓皮膚吸收能量,改變膽紅素的結構,從親脂性變成親水性,讓膽紅素可快速由膽汁及尿液排出,以使血中的膽紅素濃度下降,進而使黃疸漸漸消退,建議「不超過20mg/dL的狀況下,持續照光」。
蕭建洲醫師指出,關於照光治療的標準,足月兒須視寶寶的出生週數與體重而有所差異,早產兒又有另外的標準。
新生兒黃疸治療方式2 : 換血治療
最快速,也是最有效降低血中膽紅素的方法,當照光治療無效果,且黃疸指數大於25mg/dL( 足月兒 ),必須接受換血治療。「不可用同嬰兒血型的全血來換血,而是使用調合血,以兩倍之全身血量進行治療」。由於換血治療為侵入性的治療,相對容易引起一些併發症,必須審慎評估狀況。所幸,程度嚴重到必須換血治療的寶寶並不多,蕭建洲醫師以彰基兒醫為例,一年約10來個寶寶接受換血治療。
蕭建洲醫師指出,若指數超過18mg/dl,則視為「高膽紅素血症」。若未能及時治療,可能會進展成「核黃疸」,即膽紅素進到腦部沉積而傷到中樞神經,發生機率雖不高,不過,一旦罹患「核黃疸」,死亡率將達6.4%,即使存活下來,也會留下嚴重的後遺症,因而造成永久性的神經功能障礙,如:認知障礙、過動或學習障礙,甚至引發腦性麻痺、聽力喪失及智障等不可逆之傷害。
至於嚴重膽紅素血症是新生兒,需要警覺是否為病理性黃疸,若在出生24小時內出現、上升速度超過每小時0.2 mg/dL,或總膽紅素值高於第95百分位,皆屬異常。足月嬰兒若黃疸持續超過兩週,或直接型膽紅素超過1.0 mg/dL( 總膽紅素 <5.0 mg/dL )或其比例超過20%,也須進一步評估。多種因素會影響膽紅素濃度,如東方人種、母親糖尿病、使用催產素、硬膜外麻醉、晚夾臍帶、真空產、產鉗、臀位產、哺乳餵食不足、體重減輕過多等,皆可能使膽紅素升高,需密切追蹤與處理。
寶寶黃疸有哪些症狀?嬰幼兒常見的5種黃疸類型
嬰兒黃疸類型1 : 生理性黃疸
新生兒生理性黃疸在出生的第二、三天出現黃疸,第五天達到高峰之後慢慢消退,通常不超過二週,這就是「生理性黃疸」。
足月產的寶寶在出生後2至3天出現黃疸,平均在第4到第5天達到高峰,約在1至2週消失;早產兒的黃疸則會持續較長。黃疸的顏色不會太深,足月兒的黃疸指數平均11〜12mg/dL,早產兒的黃疸指數則不超過15mg/dL,這種黃疸不會對寶寶造成不良影響,也不需治療。
這段期間,寶寶吃喝睡眠正常,也無其他不適表現。
嬰兒黃疸類型2 : 病理性黃疸
不符合生理性黃疸定義的則稱為「病理性黃疸」,需要積極處理和治療。譬如出生48小時內就出現黃疸;血中總膽紅素值每日增加5mg/dL以上;「直接型膽紅素」濃度超過1mg/dL;直接型膽紅素占總膽紅素20%以上;足月兒出生兩星期後,黃疸仍持續( 延遲型黃疸 ),都是病理性黃疸。
病理性黃疸的原因 ,包括母親與嬰兒的ABO血型不合、產傷、先天性代謝性疾病( 如:甲狀腺功能低下症、半乳糖血症 )、紅血球酵素缺失( 蠶豆症 )、出血性問題、感染、先天性膽道閉鎖等等。蕭建洲醫師指出,新生兒發生病理性黃疸的可能原因如下:
1.母親血型及RH因子不合。
2.感染疾病:細菌或病毒所引起的感染,如:先天性梅毒、德國麻疹、慢性子宮內感染、敗血症等。
3.代謝疾病:血球內缺乏某些酵素引起,如:蠶豆症。
4.藥物引起:如磺胺劑、硫磺劑。
5.其他:如胎兒血腫、嚴重皮下出血、膽道閉鎖、先天性肝膽疾病、腸管阻塞、先天性甲狀腺機能不良、母親有糖尿病等。
嬰兒黃疸類型3 : 母乳哺育( 不良引起的 )黃疸
是早發型母乳餵養黃疸,通常發生在出生後第一週,可能原因是寶寶吃到的母乳量不足,導致水分和熱量攝取不夠,排便次數減少,膽紅素無法順利排出體外。不再建議補充葡萄糖水,正確且頻繁的母乳哺餵,才能減少母乳哺育黃疸的發生。
嬰兒黃疸類型4 : 母乳乳汁性黃疸
有些全親餵的寶寶在成長的過程中,若黃疸仍持續存在,則稱為「母乳乳汁性黃疸(breast milk jaundice)」。也就是母乳中某些成份( 如特定荷爾蒙或脂肪酸 )可能會影響肝臟代謝膽紅素的能力,使膽紅素轉化和排除的速度變慢。
這些寶寶通常健康良好,哺乳與排泄狀況也很正常,泌乳顧問與醫護人員需要確認他們的哺乳與生長狀況,排除造成黃疸的其他疾病,並持續追蹤到黃疸值恢復正常。若黃疸指數過高,醫師可能會建議暫時用配方奶餵食或配合照光治療,但最終處置應由醫師判斷。
嬰兒黃疸類型5 : 延遲性黃疸
黃疸持續大於兩週稱為「延遲性黃疸(prolonged jaundice)」,延遲性黃疸的嬰兒中有少數是由肝膽疾病引起的黃疸,需要儘早診斷與治療。
一旦新生兒黃疸持續超過兩星期的話,這可能表示有潛在的病理性問題,如膽道閉鎖或膽汁鬱積症,因此需要進一步檢查,尤其要觀察寶寶的大便顏色是否持續呈灰白色。雖然母乳餵養可能使黃疸延長,但不能單獨將持續兩週以上的黃疸歸咎於母乳。
根據台灣新生兒科醫學會建議,嬰兒大便的顏色若有異常( 嬰兒大便顏色辨識卡的1號至6號 )時,應儘快至醫院進行評估。全親餵寶寶在出生三至四週後,或配方哺餵的寶寶在出生兩週後仍有黃疸者,則需要抽血檢驗總膽紅素和直接型膽紅素的數值,以排除肝膽疾病。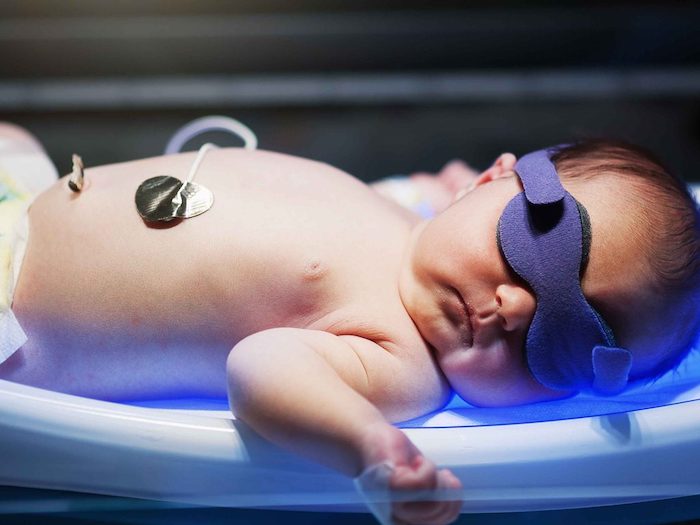
(新生兒黃疸照光治療。圖/shutterstock)
新生兒黃疸照顧注意事項

蕭建洲醫師提醒,照顧新生兒時應注意以下事項:
1.隨時觀察膚色:新生兒剛出生的兩週內,宜儘量放在光線充足的地方照顧,以利觀察膚色變化。
2.遵從醫囑回診:特別是在家自行照顧的寶寶,應遵從出院後兩三天要回診的醫囑,帶寶寶接受新生兒科醫師的檢查。
3.增加哺餵次數:雖然母乳哺餵初期,泌乳量還未「火力全開」,但新生兒的胃納量也還不大,仍可透過頻繁的哺餵次數,增加寶寶的喝奶量,避免喝得太少而影響大小便次數。
4.持續哺餵母乳:即使寶寶已出現黃疸,仍要持續哺餵母乳。必要時,可適度補充配方奶,不過,為避免寶寶產生乳頭混淆,建議採用空針管或滴管餵食。
5.隨時提高警覺:發現寶寶膚色愈來愈黃,發黃面積愈來愈大,並有軟弱、吸吮力減弱、嗜睡、嘔吐、發燒等現象時,應立即就醫檢查。
餵食不好的可能表徵
.含奶姿勢不正確
.1天餵食小於8次
.1天添加2次以上的配方奶
.小便量少
.第4天仍只解胎便
.第4天體重降低超過7%
如果是帶回家自行照顧寶寶的爸爸媽媽,一定要在時間內帶寶寶回診,避免寶寶發生黃疸後可能產生的後續問題!
新生兒黃疸照光多久 ? 新生兒黃疸Q&A
新生兒黃疸Q1:甚麼是母乳造成的黃疸?
主要原因是母乳量不足,餵食不夠所造成,通常在出生後2到4天發生。解決方法既是增加母乳餵食量,並輔以配方奶。
新生兒黃疸Q2:如何從寶寶日常生活中觀察?
只要覺得寶寶皮膚看起來愈來愈黃,精神及胃口都不好,或是體溫不穩、嗜睡、容易尖聲哭鬧等狀況,都要去醫院檢查。
新生兒黃疸Q3:膚色的變化如何觀察?
主要是從「頭」開始「黃」,從「腳」開始「退」!所以可以先從臉觀察起,若四肢皮膚開始泛黃,或是皮膚泛黃的速度很快(如一日內由臉延伸至胸部、腹部時),就需送醫檢查。
新生兒黃疸Q4:在家怎麼檢查寶寶是否有黃疸?
在適當的光線下用手指按壓皮膚。假如手指按壓後皮膚是「白」的,表示「沒有」黃疸,但若是「黃黃」的,則表示寶寶「有」黃疸喔。
新生兒黃疸Q5:家裡的日光燈或曬陽光,可以降低黃疸症狀嗎?
答案是不行。新生兒黃疸以照光治療加速膽紅素代謝是醫院的標準治療方式。 黃疸照光治療「只能使用」425 nm ~ 475 nm特殊波長「藍光」照射24-48小時,來降低其指數。一般日光燈或鹵素燈,因此選擇曬太陽或照日光燈效果並不佳。
新生兒黃疸Q6:新生兒黃疸要照幾天?
光療,也就是照燈治療 ! 是指以特殊類型的光線進行的治療,適用於「生理性黃疸」,以加速嬰兒代謝膽紅素的能力,使肝臟更容易分解並去除血液中的膽紅素;在台灣一般新生兒在3~5天就可以出院,所以爸媽們也不必太過擔心喔。
新生兒黃疸Q7:照光治療的副作用 ?
新生兒在黃疸不太嚴重時,可利用特定頻率的光線照射身體表面(一般日光燈沒有用喔!),促進膽紅素的代謝使黃疸指數下降。只不過 ,照光可能的副作用包括稀糊便、紅疹、些微脫水,但整體而言是安全又有效的方法,所以新生兒黃疸照光是最常見的治療方式。
新生兒黃疸Q8:照光後回家需要注意甚麼 ?
新生兒黃疸照光多久才能接回家,事實上這個問題因人而異,不過大多數的案例在照光幾日內即可將黃疸指數控制到正常範圍以內,出院後爸媽也可以持續觀察黃疸進展,如果肚臍以下依然看得出發黃,可能黃疸指數就比較高,需要額外注意!
累積會員Q幣,天天換好禮👇![]()
