唐氏症篩檢方式好幾種,你選哪一種?臺大婦產部李建南醫師提醒:貴的不一定正確
唐氏症是最常見的染色體異常疾病,但你能想像嗎?好久好久以前,產婦在產房生下唐氏兒,只能聽天由命地接受,如今,只要抽血或是羊膜穿刺,就能知道胎兒第21對染色體是否有異常。
如何預防唐氏症?
產前診斷為唯一預防方式
臺大醫院婦產部李建南醫師表示,「謝豐舟老師說過,在1994年台灣開始推動孕婦懷孕第二孕期唐氏症篩檢前,幾乎是每天生下一個唐氏兒;但自從開始推廣篩檢後,根據2012年的國民健康署統計,在產前發現的唐氏症有309名,而出生的唐氏兒有39名」。
已故的婦產科名醫謝豐舟早年即明確指出,「唐氏症既不能靠疫苗預防,也無治療方法,唯一辦法是透過產前診斷,即羊水檢查來避免」。自1980年推廣高齡產婦接受羊膜穿刺,然而,即使高齡產婦的受檢率達到100%,仍未能解決唐氏症的問題,因為70%的唐氏症兒來自非高齡婦女所生,卻不可能讓每個人都接受羊膜穿刺,因此醫界思考如何在非高齡孕婦中,把高危險者篩選出來接受羊膜穿刺,就成了全面解決唐氏症的最大挑戰。
推薦閱讀:常見的染色體疾病‧唐氏症篩檢
唐氏症篩檢的歷史?
1994年起推動,2008年開始逐漸普遍
李建南醫師指出,在1994年推廣的是「第二孕期二指標唐氏症篩檢」,到了2006年則推動「第一孕期唐氏症篩檢」,以抽血+胎兒頸部透明帶超音波方式檢查。不過,礙於以超音波檢查的胎兒頸部透明帶的測量技術必須被嚴格要求,以符合標準規範,操作醫師必須通過認證才能執行,多少限制了檢查的普及性。
台灣自2008年起採用「第二孕期四指標唐氏症篩檢」,若未能及時於第一孕期受檢的孕婦,可在第二孕期接受篩檢。隨著醫學的進步,2012年又多了「非侵入性染色體篩檢(Non-Invasive Prenatal Testing, NIPT),因檢出率相當高,讓許多孕媽咪趨之若鶩,連不少高齡產婦也傾向改以抽血即可檢測的NIPT,代替有1/1,000破水機率的羊膜穿刺。
該如何選擇適合自己的唐氏症篩險?
跟著政策走:34歲接受篩檢/34歲後接受侵入性診斷檢查
由於唐氏症篩檢的方式有多種選擇,不免讓許多孕媽咪陷入選擇性障礙,李建南醫師說,「最簡單的方式就是跟著政策走,以34歲為分界,小於34歲的接受篩檢,大於等於34歲及有相關適應症的,接受侵入性診斷檢查(絨毛膜採樣或羊膜穿刺)」。
他以臺大醫院的唐氏症篩檢流程提供孕媽咪參考: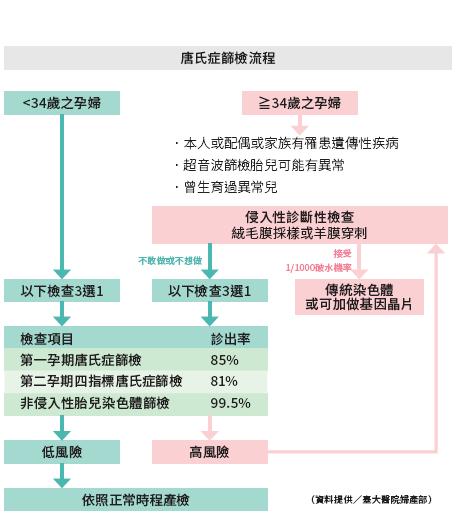
唐氏症篩檢方式說明
小於34歲孕婦可先接受篩檢,唐氏症篩檢有3種方式,李建南醫師說明如下:
.第一孕期母血唐氏症篩檢
主要利用超音波篩檢,測量胎兒頸部透明帶、心臟三尖瓣血流、靜脈導管血流與鼻骨情況,以及抽取母血,測定血清中的妊娠性血漿蛋白-A (PAPP-A)和人類絨毛性腺激素(β-hCG)的值,以估算唐氏症的風險。
受檢的同時,可自費進行早期胎兒結構篩檢,檢查是否有重大胎兒結構異常,如:無腦症、臍膨出等。
若篩檢結果顯示孕婦懷有唐氏症胎兒的風險值低於1/1,000,則表示生出唐氏兒的機率甚低,通常不需要進一步做羊膜穿刺,但要注意的是,不是「完全不可能生出唐氏兒」;若風險值高於1/270,則建議孕婦接受絨毛膜採樣或羊膜穿刺,以診斷胎兒是否患有唐氏症。
風險值介於於1/1,000至1/270時,胎兒是唐氏症的風險值位於中間值,建議進行「第二孕期母血四指標唐氏症篩檢」。
.第二孕期母血四指標唐氏症篩檢
第二孕期唐氏症篩檢也是透過抽血篩檢的方式,檢驗血液中的胎兒甲型蛋白(AFP)、人類絨毛性腺激素(β-hCG)、游離雌三醇(uE3)、抑制素A(inhibin-A),並考量孕婦年齡,計算評估每一位孕婦懷有唐氏症的危險機率。
.非侵入性胎兒染色體篩檢
懷孕期間,因母親可透過胎盤交換氧氣和養分供給胎兒成長所需,因此會有一些胎兒的DNA片段游離到母血中,所以在懷孕10週後,母血存在少量胎兒/胎盤游離DNA,透過抽血,利用次世代定序技術及生物資訊學分析,檢驗胎兒是否有染色體套數異常的問題。
要提醒的是,若報告未檢出胎兒染色體套數異常時,並不表示胎兒100%正常,因為檢查有其極限。反之,當檢出異常時,也可能只是因胎盤鑲嵌或孕婦本身染色體的干擾,所以一定要再進行羊膜穿刺才能確診。
推薦閱讀:擔心生出唐寶寶?孕婦必知的「唐氏症自費產檢」懶人包!選擇沒有好壞,了解檢查特色最重要
就3項篩檢方式的費用來看,第一孕期唐氏症篩檢與第二孕期四指標唐氏症篩檢約2,500~3,500元,非侵入性染色體篩檢收費約從13,000元起跳,對照診出率,李建南醫師認為,「C/P值最高的是第一孕期唐氏症篩檢」。至於非侵入性染色體篩檢雖然費用較高,但99.5%的準確度吸引不少孕媽咪,近幾年來,受檢的人有增加趨勢;沒能趕在第一孕期(11-13+6週)受檢的孕婦,或是產檢單位不能提供頸部透明帶檢查,則可選擇中期四指標唐氏症篩檢。
隨著孕婦的自主性提高,對於選擇哪一種篩檢方式,不再只是聽醫師說而已;當然,醫師也不會幫孕婦做決定,而是善盡提供資訊的責任,讓孕媽咪知道有哪些檢查,說明每一種檢查的特色,最後由孕婦本人自行決定。
在孕婦自主決定下,可看到非高齡孕婦想要一個準確的結果,願意承擔羊膜穿刺有流產的風險,就會直接做羊膜穿刺;也有高齡孕婦好不容易才懷孕,尤其是接受人工生殖,歷經千辛萬苦總算懷孕的孕媽咪,因為擔心羊膜穿刺有1/1,000的破水機率,於是捨棄羊膜穿刺,改做非侵入性染色體篩檢。
李建南醫師表示,「隨著個人價值觀與需求不同,還有各自必須考量的因素,最後不論是哪一種選擇都沒有好壞,不過,大家應該有的認知是:貴的不一定正確」。更重要的是,要對自己的選擇負責!

篩檢vs確診 的差異?
李建南醫師提醒,「選擇前,應該先充分理解每項檢查的優缺點,認清篩檢跟診斷性檢查不同」。他解釋,羊膜穿刺之所以成為診斷性的檢查,乃是取得羊水裡的胎兒細胞進行染色體、基因或生化的檢查,進而了解胎兒有無染色體異常或先天性疾病。
診出率高的非侵入性染色體篩檢,則是以抽母血檢查胎兒染色體是否異常。因為母血中有胎兒的胎盤細胞、血球細胞,利用生物科技將這些凋零細胞中的DNA回推胎兒染色體的狀況。然而,「孕媽咪的母血有90%的遺傳物質是自己的,僅有10%是胎兒的,第一代的技術將母體與胎兒混在一起估算,第二代雖已可分出兩者差異,但終究不是完整的胎兒細胞,而是DNA碎片,因此,所有的NIPT皆有偽陽性和偽陰性的問題」。
他補充,「牽涉到母體與胎兒的DNA比例,太早做不準,約妊娠10~12週做比較準」。甚至抽左手臂或右手臂的血,所抽到的血會有DNA比例不同的狀況。
因此,若選擇非侵入性染色體篩檢,需要評估檢驗的專一性與敏感度、陽性預測值及陰性預測值,李建南醫師解釋,「偽陽性是指胎兒正常卻被篩檢出有問題,這問題不大,反而會因為提高警覺,進一步接受羊膜穿刺確認狀況;麻煩的是偽陰性,明明胎兒有問題卻被判定正常」。因此,偶爾會聽到明明檢查說是低風險,但生出的孩子卻有問題,然後家屬就回頭指責檢驗有問題。
無奈受限檢體是兩管各10c.c.不到的母血,沒有完整的胎兒DNA,而且是用生物資訊軟體進行估算結果,難免會存在偽陽性和偽陰性的問題,所以,提醒孕媽咪一定要有「篩檢並非診斷,沒有保證100%正確性」的認知。
延伸閱讀
.驗個血就能篩檢胎兒唐氏症!柯滄銘告訴你,為何需要做羊膜穿刺?
.孕前健檢.唐氏症篩檢不可少 臺北市與您一起重視母嬰健康
.解讀!認識胎兒染色體異常,醫師:遺傳諮詢,降低染色體疾病機率

