更年期完整照護懶人包,顧好「肌、骨、腦」:媽媽的人生下半場更美麗
文章目錄
更年期抗衰第一步:把肌肉留住,妳就先贏一半
更年期後,肌肉正在遇到的「現實危機」
肌肉不足該檢查什麼?先抓到「力弱」的黃燈
該怎麼做來改善?把策略變成可執行的日常
更年期抗衰第二步:把骨頭顧好,妳才走得遠、走得久
更年期後骨頭為什麼變脆?
日常保骨:不是只補鈣,而是「四樣法寶+阻力訓練」
想保護骨質,我該使用荷爾蒙嗎?
骨頭與肌肉會聽妳的生活方式說話
更年期抗衰最終篇:許我們一個神智清明的下半生
從肌少、骨鬆走到認知退化:更年期的「肌、骨、腦」三角串聯
知識小補充:用一座城市理解 Tau 與類澱粉
預防才是上策:不是只有基因,更是生活與環境
荷爾蒙治療很危險?能預防失智嗎?
功能醫學角度的腦力日常保養:活性 B 群與同半胱胺酸
最後想對妳說:更年期不是終點,是妳重新掌握身體的起點
有一天,妳會發現自己在意的事情變了。
二十歲的我們在意經期準不準、體脂能不能再少一點;三十歲開始想備孕、想讓身體配合人生計畫;四十歲以後,妳仍然愛美,但那份「愛美」開始有了新的核心——不是要把自己塞回少女的框架,而是想要更舒服、更自由,更像自己。
我在診間見過的女性年齡縱貫二十初頭到八十多歲。很有趣的是:五、六十歲之後,大家提起「變老」的恐懼,往往不是皺紋,而是——能不能想去哪就出發?能不能走得久、走得遠?腦袋能不能清楚?能不能持續工作、持續社交,仍感覺自己有價值?
而「更年期」三個字,常常被放大成失序與畏懼。但在我看來,這段可能長達五到十年的過渡期,其實是一種祝福——它逼著妳重新整理自己的身體、生活與節奏;只要做對方法,妳完全可以優雅、從容地步入人生下半場。
想要「能跑、能跳、腦袋清醒」,就從三個字開始:肌、骨、腦。
更年期抗衰第一步:把肌肉留住,妳就先贏一半

請記住一句很簡單、但非常重要的話:「肌肉就是妳的長壽器官。」
肌肉量越穩、肌力越好,妳的代謝年齡就越年輕。這不是口號,而是身體的底層邏輯。
為什麼肌肉跟抗衰老密切相關?
第一,肌肉是基礎代謝量的主力。
尤其骨骼肌在飯後能協助妳處理大量葡萄糖。肌肉越足,身體越不容易在餐後陷入「血糖上上下下」的疲憊循環,也比較不容易走向胰島素阻抗與內臟脂肪增加。
第二,肌肉不只是力量來源,它也是「訊號器官」。
運動時,肌肉會分泌鳶尾素(Irisin)、腦源性神經營養因子(BDNF)等訊號,幫助身體維持適度的抗發炎狀態。近年也有越來越多研究討論,這類因子可能與代謝改善、脂肪燃燒、心血管保護,以及腦部健康相關。
第三,從功能醫學角度,肌肉與粒線體密不可分。
許多慢性疲倦與代謝卡關,常與粒線體功能下降有關。而最基本、也最容易被忽略的一件事就是:提升肌肉量。肌肉訓練能透過 PGC-1α 等路徑促進粒線體生成與品質提升,讓身體能量引擎重新開機。
更年期後,肌肉正在遇到的「現實危機」
更年期到來,雌激素逐漸下降,會明顯影響肌肉的「生成」與「修復」。
雌激素會刺激肌肉中的衛星細胞(Satellite cell)活化,這些細胞是肌肉再生修復的重要關鍵;雌激素也參與 GLUT4 等機制,幫助碳水更有效被肌肉細胞利用;另外,激素也會下調「肌肉生長抑制素(Myostatin)」——等於把妳身體裡「阻止長肌肉的煞車」稍微鬆開。
所以當雌激素下降時,光是要維持肌肉,難度就會比以前高一個檔次。
同時間,更年期常伴隨月經不規則,而背後的真正意涵往往是排卵能力下降、黃體素不足。黃體素也與蛋白質合成有關;再加上女性體內雄性素等荷爾蒙也會逐漸下降,維持肌肉的挑戰變得更全面。
而我一再強調留住肌肉,還有一個很多人沒想到的原因:肌肉是妳身體的「胺基酸銀行」。
像麩醯胺酸(Glutamine)這類與黏膜修復、免疫調節相關的胺基酸,都大量儲存在肌肉裡。當妳面對壓力、感染、手術或修復需求時,肌肉能提供支援——這就像身體遇到災害時最後的救命糧倉,真的非常重要。
肌肉不足該檢查什麼?先抓到「力弱」的黃燈
很多人以為肌少症是突然發生,其實在肌少症之前,常會先出現「力弱症(Dynapenia)」:肌肉量看起來還好,但握力與功能先下降。
如果能在這個階段開始訓練並矯正,有很大機會避免走向肌少症;而肌少症的下一個階段,就是我們最害怕的「失能(Disability)」。
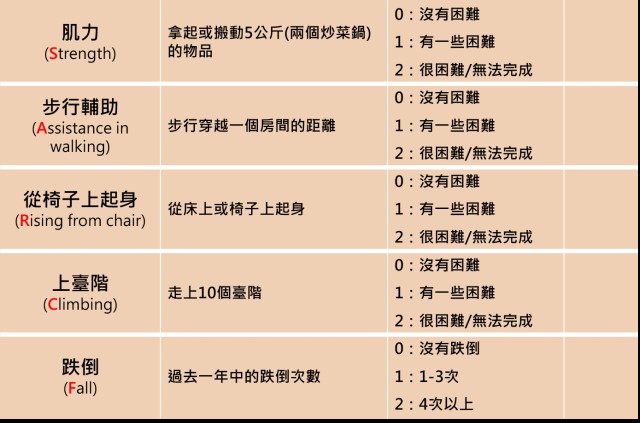
1)肌少症與功能檢測:把身體的警訊量化
如果妳最近很容易累、餐後想睡、明顯覺得體力變差,建議先想想:自己是否正走在「肌少」的路上。
-
SARC-F 問卷:若分數達到一定門檻,建議進一步檢查
-
握力:女性若握力偏低,可能是早期警訊
-
四肢肌肉量(ASMI)
-
步行速度測試(如 6 公尺步行)
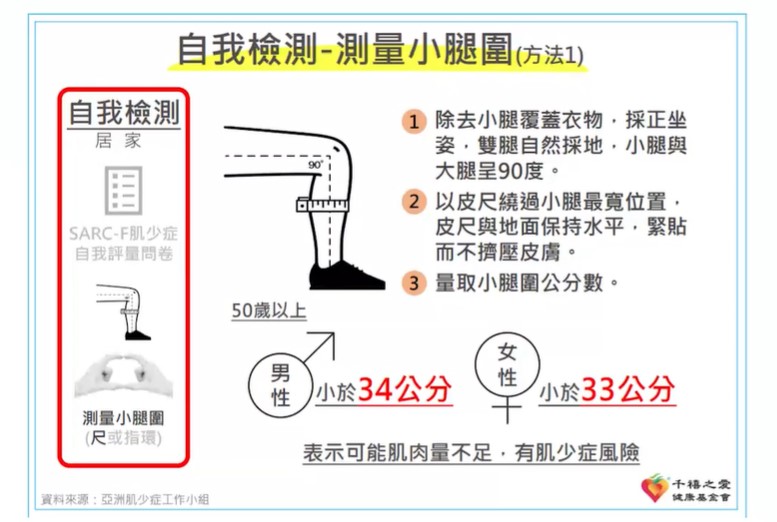
2)在家就能做:小腿圍
量測重點:除去腿部衣物、正坐姿、雙腳自然踩地、小腿與大腿呈 90 度,用皮尺量最粗處。
-
女性若 小腿圍 < 33 公分,屬於肌少高風險族群。
3)維生素 D:不只顧骨頭,也影響肌肉
維生素 D 受體(VDR)與相關酵素不只參與骨頭形成,也影響肌纖維維持與收縮。
建議確認 25(OH)D 至少在 30 ng/mL 以上,並同時評估血鈣是否正常。
4)全套代謝檢查:看能量在哪一段卡住
可從空腹乳酸、丙酮酸等,協助判斷代謝路徑是否阻塞,也能間接評估抗氧化狀態與訓練恢復是否不足,避免「越練越累」。
5)胺基酸分析:看妳吃得夠不夠、吸收好不好
胺基酸比例失衡可能反映蛋白質不足、利用不良、腸胃道吸收問題、慢性發炎、解毒與能量代謝受影響,並可能與慢性疲勞、情緒、注意力、免疫等狀況相關。醫師可依結果做個人化營養策略。
6)甲狀腺全套:TSH、FT4、FT3
甲狀腺功能與肌肉蛋白質生成密切相關,若甲狀腺失衡,訓練與補充往往事倍功半。
7)女性荷爾蒙全套:更年期個人化的核心
更年期跨度長、變化大,需要檢測結果搭配症狀,才能做量身訂製的治療與抗衰方案。
該怎麼做來改善?把策略變成可執行的日常
1)高強度間歇性有氧(HIIT):提升粒線體能力
若目標之一是提升粒線體能力,可在專業評估下循序導入 HIIT。以最大心跳率 HRmax(約 220-年齡)估算,目標可抓 80% 左右;每組 3–5 分鐘,搭配 60–70% 心跳 3 分鐘休息,做 4–5 組,每週 2 次。
但關節狀況、心血管風險、睡眠品質都會影響適用性,建議專業教練或醫療團隊協助調整。
2)肌酸(Creatine):肌肉的「能量棒」
肌酸可在肌肉內形成磷酸肌酸,在高張力收縮時快速補能,提高訓練輸出;也可能協助肌肉細胞水合作用並支援合成路徑。常見做法是阻力訓練後 3–5 克,搭配碳水與蛋白一起。
特別適合:握力下降者、素食者、蛋白攝取不足者。若有腎臟疾病,務必先與醫師討論。
3)小檗鹼(Berberine):代謝型更年期的輔助工具,務必慢慢加
更年期雌激素下降常伴隨代謝效率下降。小檗鹼可透過 AMPK 路徑協助葡萄糖攝取與脂肪酸氧化,對於胰島素阻抗、腹部脂肪增加或慢性低度發炎者,常作為運動與生活型態調整之外的輔助選項。
但腸胃道副作用(腹瀉、腹脹、噁心)很常見,建議從低劑量開始,例如一次 500 mg 飯後使用,視反應再調整;若已使用降血糖、降血脂或抗凝血藥物,應先評估交互作用再使用。
Q:BCAA 需要補充嗎?
結論:可以考慮,但不是每個人都需要。
BCAA(亮胺酸、異亮胺酸、纈胺酸)為必需胺基酸,其中亮胺酸可啟動與肌肉蛋白合成相關的 mTOR 路徑。
較適合的情境包括:運動前吃不下、空腹訓練、運動時間較長需要即時支援。
但若日常飲食能做到足量優質蛋白(魚、蛋、肉、豆類),或以乳清等「完整蛋白」補充,通常不需要另外單獨補 BCAA,因為完整蛋白能提供更全面的必需胺基酸譜,對修復更完整。
肌肉量目標:先不要進入肌少症
女性可把目標抓在 ASMI ≥ 6.0 kg/m²。
ASMI = 四肢骨骼肌量(ASM, kg) ÷ 身高²(m²)
舉例:身高 160 cm(1.6 m),身高平方 2.56
最低 ASM ≈ 6.0 × 2.56 = 15.4 kg
更年期抗衰第二步:把骨頭顧好,妳才走得遠、走得久
根據統計,停經後女性骨質疏鬆比例顯著上升,而骨折的可怕不只在「痛」,而在於後續的失能惡性循環:骨折 → 臥床 → 肌力下滑 → 免疫力下降 → 更容易再跌倒。
而骨頭不是被動的骨架,它其實也是會分泌訊號的器官。肌肉與骨頭之間存在「雙向對話」:肌肉量足夠時,會刺激成骨訊號分泌;骨頭穩固,妳才有本錢動得更多、練得更強,終結失能循環。
更年期後骨頭為什麼變脆?
雌激素下降後,骨頭的「分解」容易大於「生成」。
你文中提到的 RANKL 活性上升、硬骨素失衡上升、再加上慢性發炎、胰島素阻抗與維生素 D 不足,都會加速骨質流失並降低成骨效率。
骨密度不足常見症狀
-
突然下背痛(提重物、彎腰後)
-
慢性背痛(久站久坐加劇)
-
身高變矮、駝背(短期一兩年內出現)
-
不明神經痛(放射狀刺痛)
-
步速變慢(不一定只是肌肉,也可能是骨頭)
該做哪些檢查來預防?先認清高危險群
若小於 65 歲且具以下任一危險因子:卵巢早衰、長期類固醇、低體重(BMI<18.5)、長期低鈣/低 D、吸菸飲酒、既往脊椎或髖部骨折等,即屬高危險群;女性 >65 歲 本身即為高危險群。
1)DXA 雙能量 X 光吸收儀:最準確診斷方式
T 值小於 -1:骨質密度不足(Osteopenia)
T 值小於 -2.5:骨質疏鬆
2)25(OH)D:維持在 30 ng/mL 以上更安心
不足會讓 PTH 過度活化、骨質持續流失,藥物效果也可能打折。
3)PTH 副甲狀腺素:搭配鈣與 D 一起判讀
少數狀況可能與副甲狀腺腫瘤相關,若骨質流失過快、血鈣異常需提高警覺。
4)鈣離子:過高過低都要判讀整體風險
過高還需留意結石、血管鈣化、心律不整等。
5)骨鈣素(Osteocalcin):與骨沉積與排列相關
維生素 K 參與其活化,讓鈣「放進骨頭」。
6)β-CrossLaps:骨質流失指標(空腹抽血)
日常保骨:不是只補鈣,而是「四樣法寶+阻力訓練」
想到骨質疏鬆,很多人第一個反應是「補鈣」。但更重要的是:鈣、D、鎂、K2要互相配合,且一定要加上阻力訓練的受力訊號。
-
鈣:骨頭原料(總攝取量=飲食+補充品)
-
維生素 D:幫助腸道吸收鈣磷、支援礦化
-
鎂:協助 D 的生成與訊號傳遞,也影響 PTH 調節
-
維生素 K2:啟動訊號把鈣「鎖進骨頭」,並減少不必要的軟組織鈣化
-
阻力訓練:骨小體是力學感測器,需要受力才能啟動成骨訊號
提醒:若正在使用抗凝血藥物,維生素 K 補充需特別謹慎,請先與醫師討論。
想保護骨質,我該使用荷爾蒙嗎?
答案要看目的。
-
若目的是在停經後「預防」骨質疏鬆:可以納入評估。
尤其在停經 10 年內或 60 歲內、有更年期症狀或骨折高風險,且無明顯禁忌症者,常是可討論的族群。 -
但若已確診骨質疏鬆、甚至已有骨折風險:
荷爾蒙治療較像「保住鋼筋」的預防策略,若骨結構已受損,仍需依風險使用其他抗骨鬆治療。
日常也可用 FRAX 評估十年骨折風險:若主要骨折風險高或髖部風險高,除了自我保養外,可能需更積極的醫療介入。
骨頭與肌肉會聽妳的生活方式說話
身體是一個充滿奧妙的微型世界。
如果妳一直不動,骨頭會收到「不用變強」的訊號而流失;肌肉也會失去用力的機會,力量無法透過肌腱傳到骨頭,骨頭更無法長得結實。兩者環環相扣。
更年期雌激素下滑,會讓骨骼與肌肉彼此交互成長的能力「同步下滑」。
但以目前的證據來看:荷爾蒙治療有其時間窗可用於「預防」,而肌力訓練與規律活動,仍是妳無法跳過、但最能改變結局的關鍵。
更年期抗衰最終篇:許我們一個神智清明的下半生

不論更年期從哪個年紀開始,雌激素逐漸下滑幾乎無可避免。
更年期前,雌二醇(Estradiol)透過雌激素受體影響海馬迴與前額葉功能,協助維持學習與記憶;也會參與膽鹼系統,促進神經傳導物釋放;同時對多巴胺系統有保護作用——多巴胺是熱情、動力、快樂的底層推進器,缺少時,可能出現思考變慢、甚至步態不穩等狀況。
雌激素也能協助降低氧化壓力、支持血管擴張與血腦障壁完整度。當大腦血流充沛,小血管病變與白質病變風險會下降,血管性失智風險也會降低。
而當雌激素下降,保護力退場,失智風險便開始上升。
若屬較早停經(50 歲內停經)或做過雙側卵巢切除者,風險更高。更年期荷爾蒙下降的模式不同,也會帶來不同的睡眠、熱潮紅與認知波動表現,這也是「個人化評估」的價值。
更年期後體內雌激素由雌二醇轉為雌酮(Estrone)。雌酮仍有些微幫助,但通常不足以成為大腦保護主力;且若雌酮偏高又與肥胖、三高綁在一起時,反而可能使風險更複雜。
從肌少、骨鬆走到認知退化:更年期的「肌、骨、腦」三角串聯
在更年期門診,常有人擔心:「最近記憶力變差,是不是更年期會變笨?」
很多人第一時間只想到雌激素下降,但臨床上,我反而會先看她的肌肉與骨骼狀態,因為肌少症與骨質疏鬆本身,就是認知退化的危險因子。
肌肉會分泌肌動素(Myokines)支持神經健康;肌肉也是葡萄糖重要的儲存與利用站。當肌肉量不足時,胰島素阻抗與慢性發炎更容易惡化,而這些狀態與阿茲海默症等認知退化的內在機制高度相關。
當身體出現胰島素阻抗時,大腦中的類澱粉(Amyloid)清除效率下降;葡萄糖利用率下降也會影響神經突觸修復,使類澱粉與 Tau 蛋白沉積增加,腦部逐步萎縮。這也是為什麼阿茲海默型失智症常被稱為「第三型糖尿病」的原因之一。
同時,骨質流失與腦神經也存在關聯,可能呈現「蛋生雞、雞生蛋」的狀態。骨頭重塑需要免疫細胞與細胞激素參與;更年期雌激素下降,體內更容易走向偏發炎狀態。發炎因子上升會促進骨質流失,也可能穿越血腦障壁影響腦部環境,推動類澱粉沉積與認知退化。
所以很多人以為骨質疏鬆只是「駝背、骨折」。但從更年期角度,它常常也是一個黃燈:提醒妳正站在骨鬆、代謝症候群、第三型糖尿病與未來失智風險的交叉路口。
如果能在這個時間點好好處理荷爾蒙缺乏、肌肉量、骨密度、血糖血脂與發炎狀態,妳照顧的不只是骨頭,而是未來十到二十年的大腦清晰度。
知識小補充:用一座城市理解 Tau 與類澱粉
把大腦想像成一座城市:腦細胞是房子,血管是電線與鐵軌,負責傳遞訊息;Tau 蛋白像鋼筋,幫忙固定結構。健康時,Tau 讓訊號流動順暢;但在失智症中,Tau 磷酸化異常後會鬆脫、黏成一團,形成「神經纖維糾結」,像把電線纏成毛線球,訊號自然傳不動。
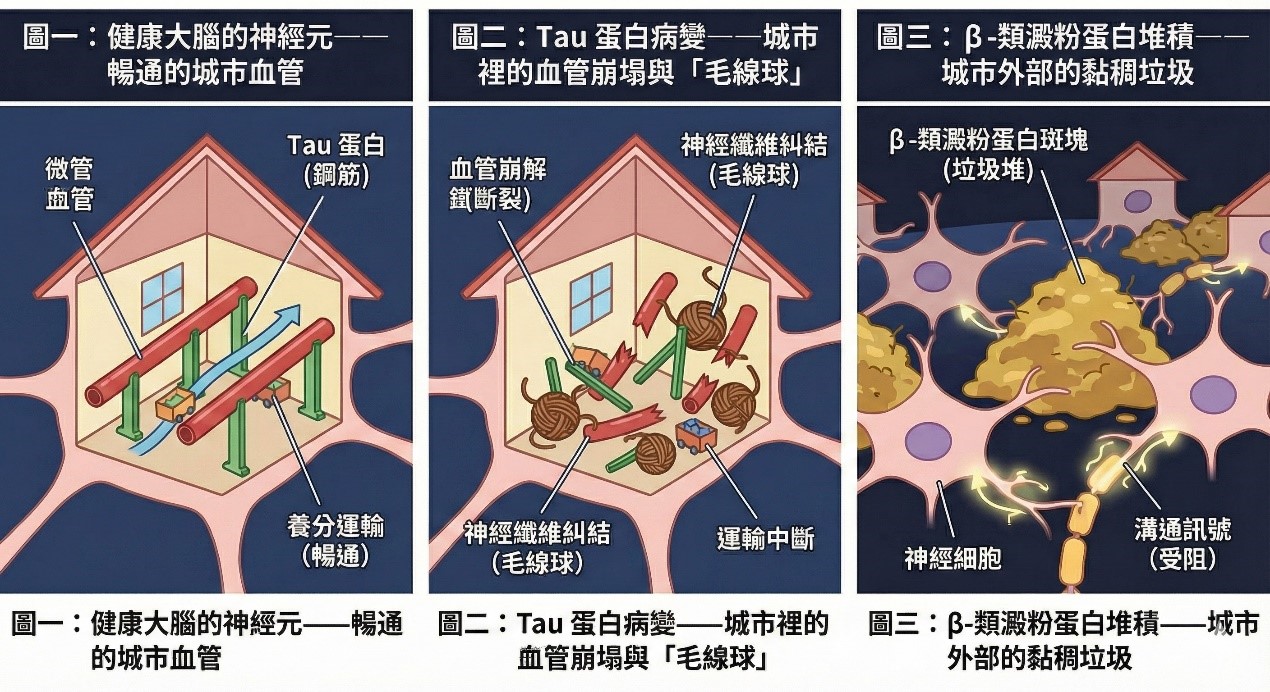
同時,細胞外會堆積 β-類澱粉蛋白,從小顆粒變成斑塊,卡在細胞間,讓神經細胞溝通困難。久而久之,就會出現詞不達意、思考變慢、回想困難,甚至運動平衡也受影響。
預防才是上策:不是只有基因,更是生活與環境

失智症中,阿茲海默症約佔六到七成;早發型較受少數重大基因影響、較難預防;晚發型則是多基因加上生活因素交互作用。
你文中提到的 APOE4,確實是晚發型阿茲海默症最強的常見遺傳風險因子之一。但即便帶有 APOE4,仍然有大量「可做的事」:血糖、血壓、膽固醇、睡眠、體脂、運動與環境暴露管理,都是妳能改寫風險曲線的槓桿。
環境上,PM2.5 與長期空汙暴露也與認知風險相關。生活上很實際的做法是:
-
看 AQI 再決定戶外運動強度
-
室內使用合格濾網的空氣清淨設備,優先放臥室
-
避免在室內燒香、線香等自製空汙
飲食上, MIND diet(心智飲食)重點是減少促發炎與傷血管的飲食(高鹽、加工肉、高飽和脂肪),並增加深綠葉菜、莓果、全穀、堅果、橄欖油與魚類,透過穩定血糖血脂、降低發炎與氧化壓力支援神經健康。
荷爾蒙治療很危險?能預防失智嗎?
荷爾蒙治療的爭議,確實來自 2002 年 WHI 大型研究對風險的警示,使許多女性對 HRT 產生強烈恐懼。

但後續二十多年,醫界逐步建立更精細的共識:不是「荷爾蒙都危險」,而是要看時間窗、族群、劑量與形式。在適合的年齡與停經年限內,用於控制更年期症狀、並對骨質與代謝提供一定支持,對許多人而言利弊比可以是合理的。
但目前仍不建議把荷爾蒙治療當成「預防失智」的主要策略;更實際、可控、也更一致的核心仍是:睡眠、運動、代謝控制、減少發炎與環境暴露。
功能醫學角度的腦力日常保養:活性 B 群與同半胱胺酸
活性 B6、B9、B12 之所以重要,是因為它們參與甲基供應,協助代謝同半胱胺酸(Homocysteine)。同半胱胺酸過高與血管風險、氧化壓力相關,也被討論與 Tau 磷酸化與類澱粉沉積等機制相關。
若有健忘、注意力下降、情緒波動,或家族有失智、中風史,可與醫師討論是否檢測同半胱胺酸與 B12 等。補充品選擇上,可留意成分型態:
-
活性 B6:P5P(Pyridoxal-5-phosphate)
-
活性 B9:5-MTHF
-
活性 B12:Methylcobalamin
最後想對妳說:更年期不是終點,是妳重新掌握身體的起點
更年期真正要面對的,不是「我是不是要老了」,而是——
妳願不願意把身體的優先順序重新排好:先顧肌肉,再穩骨頭,最後守住腦力。
當妳把身體的底盤練回來,妳會驚訝:不是只有體能回來而已,連睡眠、情緒、專注力與自信,都會跟著回來。
願妳的下半場,不是「將就」,而是更自在、更清醒、更漂亮的自己。
提醒:本文為健康知識整理,補充品、HIIT、荷爾蒙治療皆需依個人病史與用藥(如抗凝血、降血糖、甲狀腺藥等)與醫師討論後再執行。

學經歷
初悅婦研 婦產科診所 院長
臺北市立聯合醫院 婦產科 主治醫師
中華民國婦產科 專科醫師
中華肥胖醫學會 專科醫師
台北榮民總醫院 婦產科 醫師
健康遠見/關鍵評論網 專欄作者
台北醫學大學 健康保健諮詢師 認證
加入媽媽寶寶LINE@好友,孕產育兒新知不漏接👇
延伸閱讀:
.更年期症狀失眠、月經變化...會持續多久?看哪科?一文看「更年期症狀自我檢測表」


