為何流產發生在我身上?自然淘汰雖常見,但醫師提醒:連續流產兩次,夫妻應接受染色體檢查
從驗孕棒驗出兩條線,到寶寶順利生出來,有時並不是一件容易的事!因為在自然淘汰的機制下,在妊娠12週前約有15%~20%的自然流產率,比例不算低。雙和醫院婦產部兼任主治醫師暨惠生保安診所主治醫師宋碧琳表示,「流產」是指妊娠20週以前,非人為因素導致胎兒脫離母體,此時的胎兒無法存活;20週以後,胎兒若提早出生,則稱為「早產」。
推薦閱讀:【烏烏醫師專欄】走過「流產」不是悲傷變小,而是你變強大了!
(約有80%以上的自然流產發生於妊娠12週前。圖/shutterstock)
流產依發生狀況分類
.先兆性流產
12週以前,胎兒的心跳還在,發現陰道有出血的症狀,稱為「先兆性流產」。雖然胎兒狀況不穩定,但還在懷孕狀態中,可立即就醫而安胎,但是否安得住就不一定了。
.過期性流產
.不可避免性流產
陰道出血,且出現子宮頸擴張,持續宮縮,甚至羊膜破水,即為「不可避免性流產」,這時保住胎兒的可能性極低。
.不完全性流產
流產後發現部分胚胎或胎盤仍殘留在子宮內,此為「不完全性流產」。因已有部分胎盤或胚胎已排出子宮,此常引起大量出血,應該由醫師詳細診斷,並且施行吸刮術,將殘留在子宮內的剩餘妊娠物完全排出,確保子宮得到修復與治療。
.完全性流產
胎盤、羊膜及胚胎都已完全排出子宮,稱為「完全性流產」,不需要特殊處理。
.習慣性流產
如果連續流產三次以上,稱為「習慣性流產」。
流產前不一定有徵兆
在懷孕初期出現出血、腹痛的狀況,不少孕媽咪都會擔心,是不是就注定會流產,她說,「只要檢查時,確認胎兒仍有心跳,都有挽回流產結局的可能」。針對先兆性流產,最常見的處置方式是補充黃體素或一些特殊藥物,並請孕媽咪多休息與避免食用可能造成流產的食物,如木瓜、薏仁、薑母鴨等民俗認為可能增加流產風險的食物。
造成初期流產的6個可能原因
1.勞累過度或不明原因
2.內分泌問題
不論是甲狀腺功能亢進或低下都容易造成流產。泌乳激素過高、雄性素過高或控制不佳的糖尿病,也是造成流產常見的內分泌問題,而最常見原因則是黃體素不足。
3.染色體異常
因染色體異常造成的早期流產,約占50%。但大多數的染色體異常並非遺傳,而是隨機在父母的精子或卵子形成過程中出現。值得注意的是,隨著父母年齡愈高,染色體異常的機率也愈高,又以高齡孕婦的影響最大。
4.免疫機能與凝血功能異常
這是造成習慣性流產的常見原因,可分為異體免疫因素和自體免疫因素。若母體的免疫系統視胚胎為外來物而加以攻擊,屬於異體免疫因素;而自體免疫系統異常則是母體血液循環中會產生較高的自體免疫抗體(抗磷脂抗體),抗體會增加血液的凝血活性及血小板的凝聚,進而產生血栓,讓育齡婦女出現反覆流產、高血壓或胎兒發育遲緩,或是凝血指數有異常,例如蛋白質S 在懷孕時若低下,可能也會造成血栓,造成流產或是胎兒發育遲緩。
5.子宮異常
包括先天性的異常,如:雙角子宮、弓狀子宮、子宮中隔,或是後天性的異常,如:子宮肌瘤、子宮內膜息肉、子宮內膜沾黏、子宮腺肌症等,都可能導致流產。
6.感染疾病
因發炎造成流產的病原體很多,例如:多種病毒、細菌、黴菌、寄生蟲和原蟲類等病菌都可能引起流產。最常聽到的TORCH,若發生流產,需要檢測。
先天性感染篩檢 TORCH
Toxoplasmosis :弓漿蟲
Others 其他:如水痘、梅毒、人類免疫缺陷病毒(HIV)
Rubella Virus :德國麻疹
Cytomegalovirus: 巨細胞病毒
Herpes Simplex Virusv:皰疹病毒感染
流產方式
.自然流產
.人工流產
至於藥物,在妊娠7週內(從最後一次月經第一天起算),且確認為子宮內懷孕,可採用RU-486進行非預期懷孕的流產。第一劑主要是中止胚胎形成,搭配第二劑的前列腺素,協助子宮收縮將胚囊排出,在第一劑36至48小時後服用。
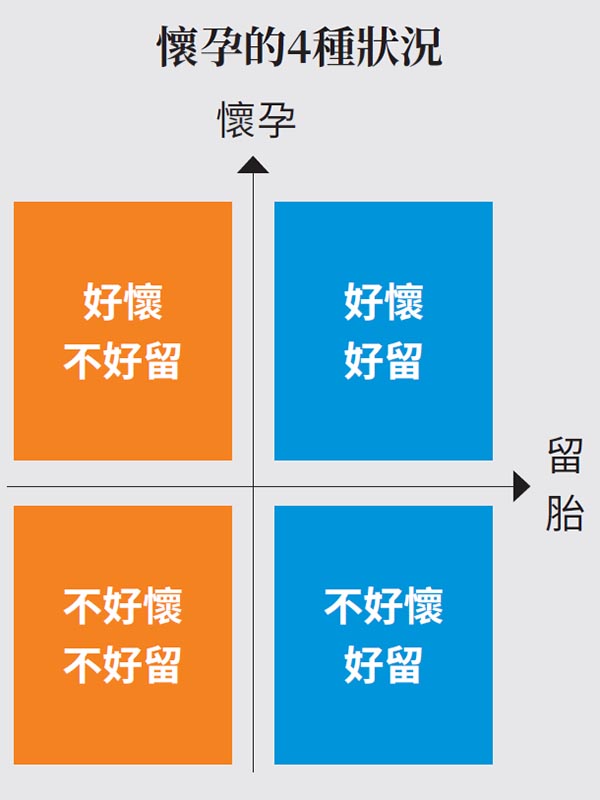
習慣性流產找出可能原因
她將是否好懷孕與是否留得住分成4種狀況(如下圖),「橘色的兩種狀況:好懷不好留和不好懷不好留的,多是重複性流產的狀況,務必接受檢查」。主要檢查方式是抽血,需要會診的專科包括:產科、過敏免疫風濕專科與血液腫瘤科等。
流產後要休養.來過兩次月經再準備懷孕
小產之後也要休養,根據勞基法規定,「妊娠二個月以上未滿三個月流產者,應使其停止工作,給予產假一星期;妊娠未滿二個月流產者,應使其停止工作,給予產假五日」。
宋碧琳醫師提醒,不只利用法定假期好好休息外,事實上,小產後1個月都應是休養期,包括:不吃冰品,不從事性行為,直到第一次月經來潮。「在這段時間安排抽血檢查,找出原因,為下一次懷孕做好準備」。
什麼時候適合再準備懷孕,她表示,「身體狀況好,來過兩次月經,且出血量是穩定的,就適合再次準備懷孕」,也就是說,小產後第一個月是休養期,第二個月可視為備孕期。
為了讓孕育的胚胎更健康,宋碧琳醫師建議,「女性補充葉酸、養卵營養品和維生素D,男性則補充鋅與葉酸,同時,夫妻雙方的作息應調整至最佳狀態。此外,女性若有感染巨細胞病毒或弓漿蟲病毒,應先確定完成治療才可懷孕。若有需要,女性可找合格中醫師調理身體」。
加入媽媽寶寶LINE@好友
孕產育兒新知不漏接👇
延伸閱讀:
.流產週數不長,仍要以坐月子方式調養身體!別因一次流產失去信心,中醫師建議半年後再懷孕較佳!
.你也曾經歷崩潰的孕吐期嗎?研究顯示,常孕吐的媽咪,流產風險較低!
.【烏烏醫師專欄】走過「流產」不是悲傷變小,而是你變強大了!
