腸套疊是什麼?醫師解析常見症狀、原因及好發年齡
文章目錄
孩子有腸套疊會出現哪些症狀呢?基本上,當孩子出現腸套疊時,最顯著的表現是突然、間歇性腹痛。寶寶常會突然啼哭、雙腿蜷起、臉色蒼白,痛一陣後又恢復正常,因此家長容易誤以為只是腸絞痛或消化不良。隨著時間拖延,孩子可能出現嘔吐、排出帶血黏液的大便(草莓果醬狀血便),甚至變得昏睡、無力,中國醫藥大學兒童醫院兒童肝膽胃腸科主治醫師吳淑芬解釋說道。
許多父母都是在經歷這種「反覆哭鬧又恢復」的狀況後,才警覺問題可能不單純而帶孩子就醫。
圖片來源:NotebookLM
腸套疊是什麼?認識嬰兒腸套疊主要症狀
腸套疊是兒科常見的腹部急症,吳淑芬醫師表示,「這是近端處的腸子套入遠端的腸子內, 而造成腸子的阻塞。好發部位包括:迴腸套入結腸與迴腸套入盲腸為常見的類型;少見的有小腸套小腸,小腸套小腸再套大腸;更少見的是大腸套大腸。」
當腸阻塞嚴重時,由於套疊的腸壁血液循環被干擾,初期會發生靜脈及淋巴液回流受阻,淋巴液外滲,造成腸壁組織壓力升高,隨著狀況持續時間愈久,甚至將阻斷整個腸壁的血液供應,導致腸壁缺血、壞死,可能引發敗血症而有生命危險。因此,若能愈早診斷,愈能避免狀況變得嚴重。
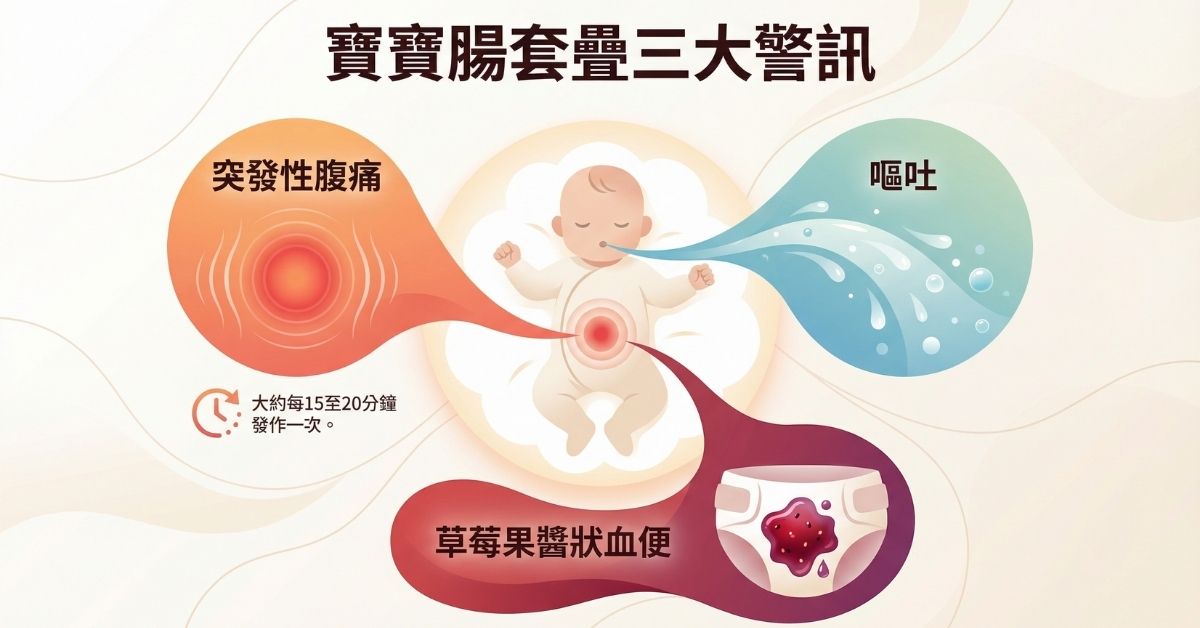
腸套疊發作時,寶寶常表現出以下症狀:
- 突然腹痛,大約每隔15~20分鐘發作1次
- 嘔吐
- 血便,像草莓果醬
孩子會突然大哭、雙腿緊緊蜷向胸口、臉色瞬間變得蒼白如紙,甚至出現冷汗。疼痛高峰後,寶寶又迅速恢復平靜,開始玩耍或進食,讓家長鬆一口氣,誤以為只是普通脹氣或腸絞痛。吳淑芬醫師強調,這種「痛一陣好一陣」的特徵,正是腸套疊的經典表現。
隨著套疊持續,腸道阻塞加劇,晚期症狀更包括腹部腫脹、嗜睡、無尿,表示腸壁已開始缺血壞死。此時若不立即送醫,死亡率可高達10%以上。
腸套疊最易發生於何時?好發在寶寶5~9個月大時

腸套疊高峰期落在5~9個月大,此時寶寶正從純母乳轉入副食品,腸道蠕動模式改變,加上免疫系統發育中,淋巴組織易腫大,成為套疊誘因。統計顯示,90%的病例發生在2歲以下兒童,其中6個月~1歲佔比最高。台灣每年約有1,000~2,000例,無明顯性別差異。
為何此年齡特別易發?吳醫師繼續說,嬰兒腸道壁薄、腸系膜短,套入後不易自行復位;同時,病毒感染高峰期重疊,讓風險倍增。案例中,一位8個月女嬰在感冒後發作,經檢查發現腺病毒引發淋巴腫大。家長可記住:寶寶開始爬行、吃固體食物後,腹痛頻率增加時要提高警覺。
延伸閱讀:孩子肚子一陣一陣痛別輕忽!醫師解析5大常見腹痛原因與處理方式
嬰兒為什麼會腸套疊?常見2大原因一次看
吳淑芬醫師指出,腸套疊真正的致病因素至今仍不明,臨床研究認為,小朋友腸套疊原因大致可分為以下:
病毒感染引發的淋巴組織增生(佔70%以上)
腺病毒、輪狀病毒或副流感病毒感染後,腸道派氏淋巴結腫大,變成「領先點」,讓腸段易套入。台灣氣候濕熱,一年四季皆有腺病毒流行,無明顯季節高峰。醫師分享:「去年底,一波腺病毒疫情導致腸套疊病例激增20%。」
腸道結構異常或併發疾病(佔20~30%)
先天性梅克爾憩室(小腸盲袋)、腸息肉、淋巴瘤等異常可作為套疊起點。此外,過敏性紫斑症(Henoch-Schönlein紫斑症)患者腸壁水腫,也常合併腸套疊。罕見因素包括家族遺傳或近期疫苗接種後反應(極低機率)。
預防上,醫師建議維持手部衛生、避免生食,及早治療腸道感染;若家族有相關病史,定期兒童健檢有助早期發現結構異常。
腸套疊要開刀嗎?常見以腹部超音波檢查診斷
診斷腸套疊不需侵入性檢查,腹部超音波是首選金標準,準確率達98%以上。影像顯示「靶心徵」(同心圓)或「偽腎徵」(套疊腸段像腎臟),醫師可即時評估套疊長度與腸壁血流。若超音波不明顯,會補做腹部X光(檢查空氣液平面)或CT掃描。血液檢查則評估發炎指標與脫水程度。
腸套疊治療方式
治療依病情輕重分階段,目標是安全復位並保存腸功能:
保守治療:高壓灌腸復位(首選,成功率80~90%)
在X光或超音波引導下,以生理食鹽水或空氣灌腸,施加壓力讓腸段滑出。適用於發病<24小時、無穿孔徵象的病例。過程約30~60分鐘,寶寶需鎮靜。醫師提醒:「復位成功後,須追蹤24小時防復發。」
手術治療(灌腸失敗或晚期病例)
腹腔鏡或開腹手術復位,若腸壞死則切除病變段(通常<30cm,不影響營養吸收)。術後抗生素預防感染,住院3~7天。近年腹腔鏡技術進步,傷口小、復原快。
支持性治療與追蹤
補液糾正脫水、止痛、抗生素控制感染。出院後1週、1個月回診超音波,監測復發。
嬰幼兒腹痛要小心,先觀察是否符合「3個A」

寶寶腹痛原因多,但腸套疊需優先排除。吳醫師提議「3個A」快速篩檢:
Appearance(外觀異常):蒼白、冷汗、嗜睡。
Activity(活動異常):間歇哭鬧、蜷腿拒絕進食。
Abdomen(腹部異常):腫脹、硬塊、壓痛。
符合2項以上,立即急診。家長可記住口訣:「A痛A腫A蒼白,速送醫不猶豫。」
嬰兒腸套疊常見FAQ
Q1:腸套疊好發年齡?
5~9個月大為高峰,90%在2歲內,與腸發育及病毒感染相關。
Q2:腸套疊會自己好嗎?
少數<5%可自癒,但風險高,延誤易壞死,強烈建議就醫。
Q3:嬰兒腸套疊會復發嗎?
會,率約10%,多在短期內,需密切追蹤。
Q4:腸套疊很痛嗎?
極痛,寶寶常尖叫蜷身,相當於成人絞痛的數倍。
Q5:寶寶腸套疊如何處理?
急診超音波確認後,優先灌腸復位;勿自行灌腸或按摩,以免加重損傷
延伸閱讀
.為什麼肚子痛?一張圖讓你秒懂!從腹痛 6 位置看可能疾病、這些症狀當心大病前兆
.懷孕肚子痛,以下狀況必須盡快就診!7大與孕期相關的疼痛 ,5個需要緊急處理的腹痛

