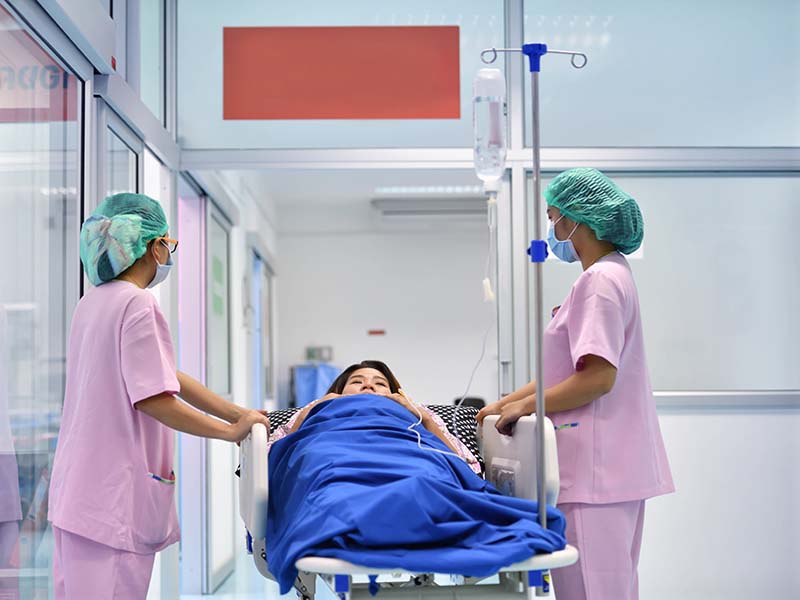
自然產出現哪個產兆就要到院待產呢?一樣的產程,不一樣的時間,一次掌握不慌張

預定自然產的孕媽咪,滿37週後,情緒不免開始變得有點焦躁,又充滿矛盾,挺著大大的肚子,行動愈來愈不方便,想趕快「卸貨」圖個輕輕,卻又希望胎兒能夠在子宮待好待滿,其實也知道寶寶出來後,將要過上好幾年無法一夜到天亮的生活了,還是趁著最後的日子好好享受自由自在的生活,就在這種想趕快生又不想這麼快生出來的矛盾中,不停打轉。
無論如何,都必須耐心等產兆出現吧!只是不知什麼時候才會有產兆,也不知是哪個產兆先出現,更不知去醫院是否會被退貨,
3大產兆.出現順序因人而異
國軍新竹地區醫院婦產科主治醫師侯文健指出,「常見3大產兆,包括:破水、落紅與陣痛,沒有一定出現的順序,也未必都會出現,每個人的狀況都不一樣,需要孕媽咪自身留意自身狀況,掌握到院待產的時機」。值得一提的是,有產兆不代表「會馬上生產」,必須經專業醫護人員檢查與評估,才能確認是否留院待產。
破水
到院時機:一破水就到醫院檢查並待產。
胎兒在子宮內,有羊水及外層的胎膜做為保護的屏障,在即將臨盆的狀態下,因子宮收縮導致胎膜破裂,讓羊水自陰道流出,即稱為「破水」。在預產期前後,若察覺陰道流出清澈、淡黃或白色且帶有腥味的液體,表示可能已經破水了,「這時應儘速就醫,確認狀況」。
他解釋,羊膜腔破裂造成破水,容易引起產道逆行性感染危機,因此,須觀察評估採取因應措施,一般會建議在破水24小時內,讓胎兒娩出,以減少母胎被感染的風險。
陣痛
到院時機:初產婦每3~5分鐘1次,每次持續30~40秒,1小時內皆維持此頻率;經產婦覺得規則陣痛即應就醫。
為了讓胎兒順利自陰道娩出,必須藉由子宮肌肉組織不斷收縮,將胎兒往下擠壓,逐步推開子宮頸及擴張產道,收縮過程中,會讓產婦感到陣痛。侯文健醫師指出,「因子宮收縮而來的陣痛,將隨著收縮的頻率愈來愈密集,強度愈來愈大」。
他強調,必須是「規則陣痛」,才能讓子宮壁和子宮頸變薄、子宮頸口擴張,進而使胎頭下降,進入生產過程。對初產婦而言,「規則陣痛」大約每3~5分鐘陣痛1次,每次陣痛持續30~50秒,每一次收縮時,整個肚子都會覺得緊繃,這樣的頻率持續約1小時,不因改變姿勢或休息而改變,即可準備到院待產;若為經產婦,建議感覺規則陣痛且有落紅,應儘速就醫待產。
落紅
到院時機:出血量大且顏色鮮紅。
侯文健醫師表示,孕期,為避免外來的細菌進入子宮,在子宮頸附近會產生「黏液栓子」,成為一道屏障保護胎兒,進入產程前,因子宮壁變薄擴張,黏液便會隨之脫落,且擴張過程易導致微血管破裂,因此,在脫落的黏液中會伴隨血絲自陰道流出,稱為「落紅」。
他說,「出現落紅,表示子宮頸開始變軟、擴張,代表準備進入待產階段。若是量不多,並不用急著到醫院待產,不過,察覺落紅的血量多且顏色鮮紅,無論是否有伴隨陣痛,請務必儘速就醫檢查為宜」,避免可能是胎盤早期剝離或前置胎盤所造成的出血。
侯文健醫師提醒,預計剖腹生產的孕婦,若在預定手術日之前出現產兆,應儘快就診,醫師會透過內診等相關檢查結果,評估是否繼續安胎,或需提前剖腹生產。
產程3階段.耗時長短因人而異
通常,將自然產產程分為三階段,每一階段耗時長短將因人而異,若過程中出現意外狀況,很可能隨時轉為剖腹產。侯文健醫師說明如下:
第一產程.規則陣痛到子宮頸全開
耗時:初產婦平均耗時14小時;經產婦為7小時。
第一產程涵蓋「潛伏期」和「活動期」,「潛伏期」是指開始規則陣痛後到子宮頸開3公分,「活動期」,則是從潛伏期之後到子宮頸全開(從開4到10公分)。通常,產婦在「潛伏期」時多在家裡度過,直到有規律的宮縮頻率:初產婦每3至5分鐘、經產婦每5至7分鐘宮縮1次,加上子宮頸口擴張至3公分(經內診檢查),才可入院待產,並進入「活動期」。
「活動期」的宮縮頻率更加密集,約每3分鐘1次,每次持續40至60秒,而子宮頸口擴張的狀況為:初產婦每小時約開1.2公分以上,經產婦則為1.5公分以上。他指出,「因每位產婦的骨盆大小、胎兒大小與收縮力道不盡相同,活動期的時間也有長有短」。
侯文健醫師表示,產婦待產時,會裝上胎兒監視器,監測胎心音,了解胎兒心跳是否有異常減速的狀況;醫護人員會適時透過內診了解子宮頸擴張的進展與評估收縮狀況。若產婦需要施打減痛分娩,則由麻醉科醫師執行。
他補充,若子宮頸每小時擴張不到1公分,稱為「產程遲滯」,「會視情況予以適當處置,如:注射藥物以漸進式加強子宮收縮的強度與頻率,若產婦尚未破水,採人工破水刺激子宮以促進產程有所進展,並檢查羊水顏色,掌握胎兒是否有特殊狀況」。
至於產婦最擔心的「吃全餐」,也會於此這階段做出是否要由自然產轉剖腹產的決定,侯文健醫師指出,「會從產婦與胎兒的心跳狀況等因素進行整體評估」。
第二產程.子宮頸全開到胎兒娩出
耗時:初產婦在2小時以內,經產婦在45分鐘以內會分娩。
醫護人員藉由內診評估送產婦上產檯生產的時機,通常經產婦在子宮頸開7、8公分時送進產房,初產婦則是在子宮頸全開後,確認胎頭下降的狀況再決定。
他表示,進入產房後,醫護人員會進行相關準備,如:會陰部的消毒,並由護理師指導產婦如何配合子宮收縮用力,讓胎頭隨著子宮收縮及子宮頸的擴張而下降。若有家人進產房陪伴生產,也將在醫護人員的指導下,成為產婦最大的支持力量。
侯文健醫師補充,「若是初產婦,通常會施行會陰切開術,以方便胎兒娩出,剪會陰之前,會先打局部麻藥,再視產婦用力狀況,適時剪開會陰;如果產婦不想剪,也可透過事先溝通省略這一處置。經產婦則可視情況不剪會陰」。產婦在配合子宮收縮的吸氣憋氣下,幾個循環後,多能將寶寶娩出,如有家人陪產,醫師多會讓陪伴的家人幫寶寶剪臍帶。
萬一胎頭遲遲降不下來,胎心音又不穩定的狀況時,怎麼辦?侯文健醫師表示,為了確保胎兒平安,會視狀況予以適當的處置,如胎頭夠低的話,考慮以真空吸引器輔助生產,協助胎兒儘快離開產道;若胎頭仍高、胎心音不穩、器械輔助生產失敗,就會轉以剖腹方式生產。
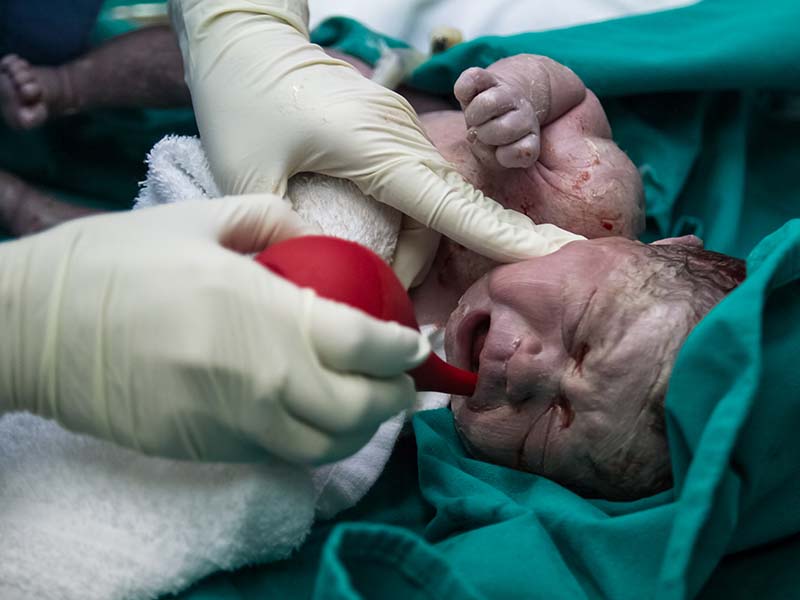
第三產程.胎兒娩出到胎盤娩出
耗時:約5~10分鐘,至多不超過30分鐘。
胎兒娩出後,大約5至10分鐘,胎盤連同剩餘臍帶會自子宮內剝離,並從產道排出,至多不超過半小時。
侯文健醫師指出,「為幫助子宮收縮好讓胎盤順利娩出,並預防產後大出血,在寶寶出生後,護理師會在點滴中注射子宮收縮劑」。醫師則會觀察子宮狀況,當胎盤娩出後,檢視胎盤的完整性,如有不全處,則以紗布包覆手部,伸進子宮內檢查是否有殘留的胎盤組織,並予以剝除。確認無誤後,進行會陰縫合。縫合的難度與時間依會陰裂傷程度而定。縫合完畢後,護理師沖洗陰道與會陰區域,結束自然產產程。醫師處理胎盤與縫合的同時,寶寶在護理人員給予初步的護理後,會送到產婦身邊,進行產後立即親子肌膚接觸。
他補充,如果胎盤遲遲下不來,試著以手伸進子宮內剝除,仍無法讓胎盤娩出的話,將立刻以超音波掃描,確認是否有植入性胎盤的問題,並視狀況評估以適當方式取出胎盤。若有產後大出血,則判斷出血原因,進行適合處置方式,以發揮止血效果。
第四產程.觀察產後狀況
侯文健醫師表示,「由於產後可能突然發生產後大出血,因此,產後兩小時,會讓產婦在「產後恢復室」接受觀察,這階段又稱為『第四產程』,醫護人員會定時評估,包括:觀察生命徵象(體溫、血壓、脈搏、呼吸)、子宮收縮是否良好、出血量與血色、產後解尿是否順暢等狀況,並指導子宮按摩手法」。