寶寶長疹子未必是皮膚疾病!常見3種會出疹子的疾病
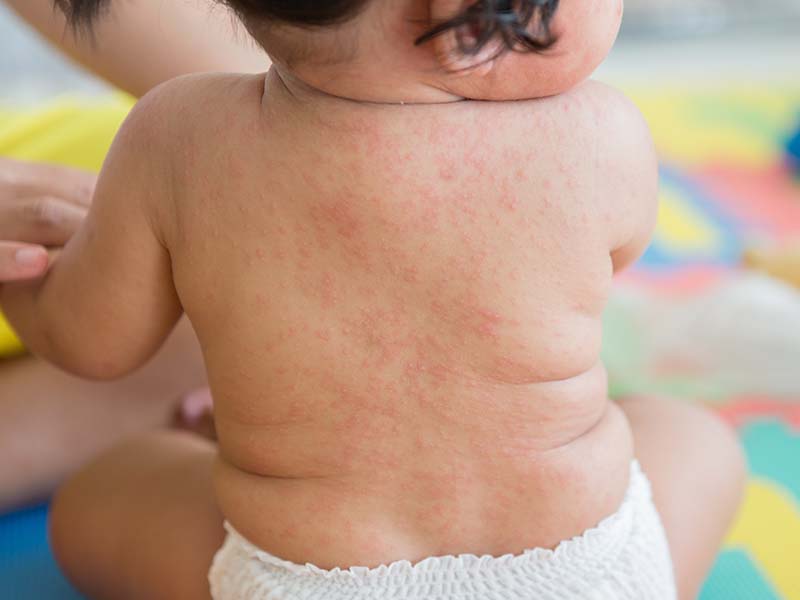
當寶寶身上出現疹子,媽媽會怎麼做?覺得是皮膚疾病,趕快去皮膚科就醫?或是拿個藥膏擦擦,看看是否會消掉?如果幾天還沒消再做打算。
寶寶生病時應先看兒科
由於寶寶的疾病必須從整體來看,臺安醫院副院長暨新生兒科主治醫師卓瑩祥表示,從寶寶外觀看到疹子,未必是皮膚疾病引起,若還有發燒、上呼吸道感染症狀(咳嗽、流鼻水)或腸胃道症狀(拉肚子)等其他症狀,有可能是病毒感染造成,甚至也可能出現多種症狀的「症候群」疾病所致。
他強調,「兒科醫師是寶寶健康第一線的守門員,建議先至兒科就醫,判斷寶寶的疹子因何而起」,若確定是單純皮膚疾病,且兒科醫師無法處理時,再轉診至皮膚科,接受更專業的診療。
卓瑩祥醫師指出,「腸病毒造成的疹子,每年狀況都不太一樣,對於全身性疾病來說,皮膚的疹子只是一種症狀,如果只聚焦於疹子,很容易忽略病因而造成誤診」。他補充,「找出病因才能對症下藥,有的疾病找不到病因,必須從症狀的總和判斷,因此,必須觀看患者全身狀況,特別是嬰幼兒,不是大人的縮小版,若忽略了整體表現,很容易治療方向錯誤!」

讓寶寶長疹子.常見3種疾病
卓瑩祥醫師指出,寶寶出疹子有3種常見疾病,一一說明如下:
玫瑰疹
感染元凶:濾過性病毒(皰疹病毒第 6 型及第 7 型最常見)。
好發年齡:9個月大至2歲。
玫瑰疹的典型症狀就是先發燒,「溫度可達39℃、40℃」,最令父母費解的就是,通常也沒有其他症狀,退燒後,孩子的精神狀況看起來也還不錯,然後,又再燒了起來,反覆發燒、退燒。「只是要燒個3至5天,退燒後,身上就開始冒出一顆顆的紅點,逐漸蔓延全身,這些粉紅色的疹子不痛不癢,大約兩天,病程結束」。
卓瑩祥醫師說,「診斷這個疾病讓兒科醫師很有成就,因為可從發燒狀況預測疾病發展」,有些孩子燒了兩天,被父母帶來就醫,他告訴病童父母,再燒個一兩天,就會退燒,然後開始長出疹子……父母帶孩子回家後,再來的發展果然如醫師所說,「父母會覺得醫師好神!」
一般而言,這是良性病毒,雖然發燒的溫度高,但不用擔心「燒壞腦袋」,且很少有併發症。「只是看著孩子燒得厲害,父母不免很擔心,也很煎熬,有時會收住院,等到出疹子,就能出院了」。
卓瑩祥醫師說,由於發病初期只有發燒,沒有其他症狀,必須與泌尿道感染鑑別診斷,「要確認是否為泌尿道感染,必須驗尿,但包著尿布的寶寶很難收集尿液,不少父母要求不要驗,可是如果發燒3天,還不退燒的話,就一定要驗尿了」。
腸病毒
感染元凶:為一群病毒的總稱,約有60多種型別,感染腸病毒71型最容易導致嚴重的併發症。近年來,又陸續發現多種型別。
好發年齡:5歲以下。
卓瑩祥醫師表示,「往年約從4月開始到夏天為腸病毒的流行期, 520前後達到高峰,今年因為大家小心預防新冠病毒,有乖乖洗手、不亂摸東西,還有戴口罩,避免了接觸與飛沫傳染,而明顯減少了許多案例」。
他指出,腸病毒臨床上可以引起多種疾病,其中很多是無症狀,有些則只有發燒或類似一般感冒症狀,常見3大類症狀:
1.手足口病
特徵為發燒及全身出現小水泡或疹子,主要分布於口腔黏膜及舌頭,其次為軟顎、牙齦和嘴唇,四肢則是手掌及腳掌、手指及腳趾,水泡也可能出現於手腕、膝蓋、肛門附近。常因口腔潰瘍而無法進食,病程為 7 ~ 10 天。
2.皰疹性咽峽炎
主要症狀為突發性發燒、嘔吐及咽峽部出現小水泡或潰瘍,身上不會有疹子。但口腔出現潰瘍的時候,必須注意並非所有口腔潰瘍都是腸病毒感染,若檢視牙齦有紅腫發炎的現象,就是單純泡疹病毒引起的另外一種疾病,稱為「泡疹性齦口炎」。病程為 4 ~ 6 天。
3.未必有皮膚症狀,而是其他各種症狀
卓瑩祥醫師表示,「有20幾型的病毒會出現各種症狀,常引起重症的71型,身上沒有疹子,但會喘,甚至出現呼吸衰竭等心肺系統症狀,還有神經學症狀」。
由於腸病毒最令人擔心的是併發重症,例如:無菌性腦膜炎、病毒性腦炎、心肌炎、類小兒麻痺症候群等,這表示病毒已經侵犯大腦中樞神經、心臟或全身,不僅可能會讓病情迅速惡化、來不及救治,就算挽回生命,也可能造成終身的後遺症。他提醒,感染腸病毒出現症狀後的2至7天內要特別小心,若病童出現「嗜睡、意識不清、活力不佳、手腳無力」、「肌躍型抽搐(無故驚嚇或突然間全身肌肉收縮)」、「持續嘔吐」與「呼吸急促或心跳加快」等腸病毒重症前兆時,務必儘快送到大醫院進行診治。
腸病毒終於有疫苗可預防
雖然腸病毒疫苗即將問世,但卓瑩祥醫師指出,「這是針對預防71型所研發的疫苗,對其他型別沒有防護力。主要是71型容易引起嚴重的併發症,甚至造成死亡,其他類型的腸病毒較不會併發重症或死亡,所以疫苗研發首要針對71型,避免得到最嚴重的腸病毒」。

川崎症
感染元凶:原因不明,可能與感染及異常免疫反應有關的疾病。
好發年齡:好發於5歲以下小孩,以6個月至3歲的嬰兒比例最高。
卓瑩祥醫師表示,診斷川崎症不容易,因為找不到病因,通常依靠臨床症狀,除發燒38℃超過5天外,還有5項症狀:雙眼非化膿性結膜炎(眼白出現如玫瑰紅的顏色,但沒有膿狀分泌物);嘴唇發紅乾裂、草莓舌、喉嚨發紅(這需與猩紅熱區別);頸部淋巴腺腫大(> 1.5cm,通常單側,少數雙側);皮膚紅疹;手掌與腳掌發紅腫脹、後期會由手指與腳趾尖端開始脫皮,「當中要符合5項(發燒也算一項),但症狀可能典型,也可能不完全典型,所以不易診斷。
他強調,「雖然川崎症的症狀會出疹子,但疹子不特定的樣貌,有時像蕁麻疹,有時又只有長一點點,所以不能單從疹子診斷」。倒是常見卡介苗結痂處是有紅腫,「卡介苗紅腫雖不列入診斷標準,卻可做為參考指標,在排除其他原因,如:異位性皮膚炎發作,就可確診為川崎症」。
他表示,「不知病因的川崎症,會引起全身性血管發炎,冠狀動脈病變,導致心臟併發症,可說是常見導致兒童後天性心臟病的元兇」。由於隨不同病程而有不同的心血管變化,統稱為「急性心臟冠狀動脈症候群」,為避免情況嚴重,而對心臟造成永久性的傷害,必須及早確診,把握在黃金期接受治療,以降低對心臟的傷害程度」。
雖有疫苗可預防.仍不能忽略會出疹子的疾病
卓瑩祥醫師表示,「對於會出疹子的疾病,在診斷上不能忽略麻疹與水痘(一開始是紅色丘疹,逐漸變成水泡),雖然這些都是有疫苗可預防的疾病」,他解釋如下:
.麻疹:依規定,寶寶出生滿12個月接種第一劑麻疹腮腺炎德國麻疹(MMR)混合疫苗,但很多年後,抗體會消失。若是成年人發燒,出了疹子,又有去過麻疹流行地區的旅遊史,很可能因抗體消失而感染麻疹。而還未接種疫苗的寶寶與發病的成年人有接觸史的話,診斷時,就要考慮感染麻疹的可能。
.水痘:自民國93年起,提供年滿1歲的幼兒公費接種水痘疫苗,也就是說,92年以後出生的孩子都有接種1劑水痘疫苗。但卓瑩祥醫師指出,三不五時會傳出小一、小二學生,一班有3至4人感染水痘,讓人好奇,明明打了水痘疫苗,怎麼還長水痘?「只打一劑水痘疫苗,所提供的保護力有效期大約5至6年,時間到了,抗體消失了,不免會被傳染,不過,情況不會太嚴重,大概冒個幾顆」,他建議,家長可考慮自費追加一劑,讓孩子免於被感染。
另外,若是滿周歲以內的寶寶還未接種水痘疫苗,卻與出水痘的病人有過接觸,也要小心有感染水痘的可能。
