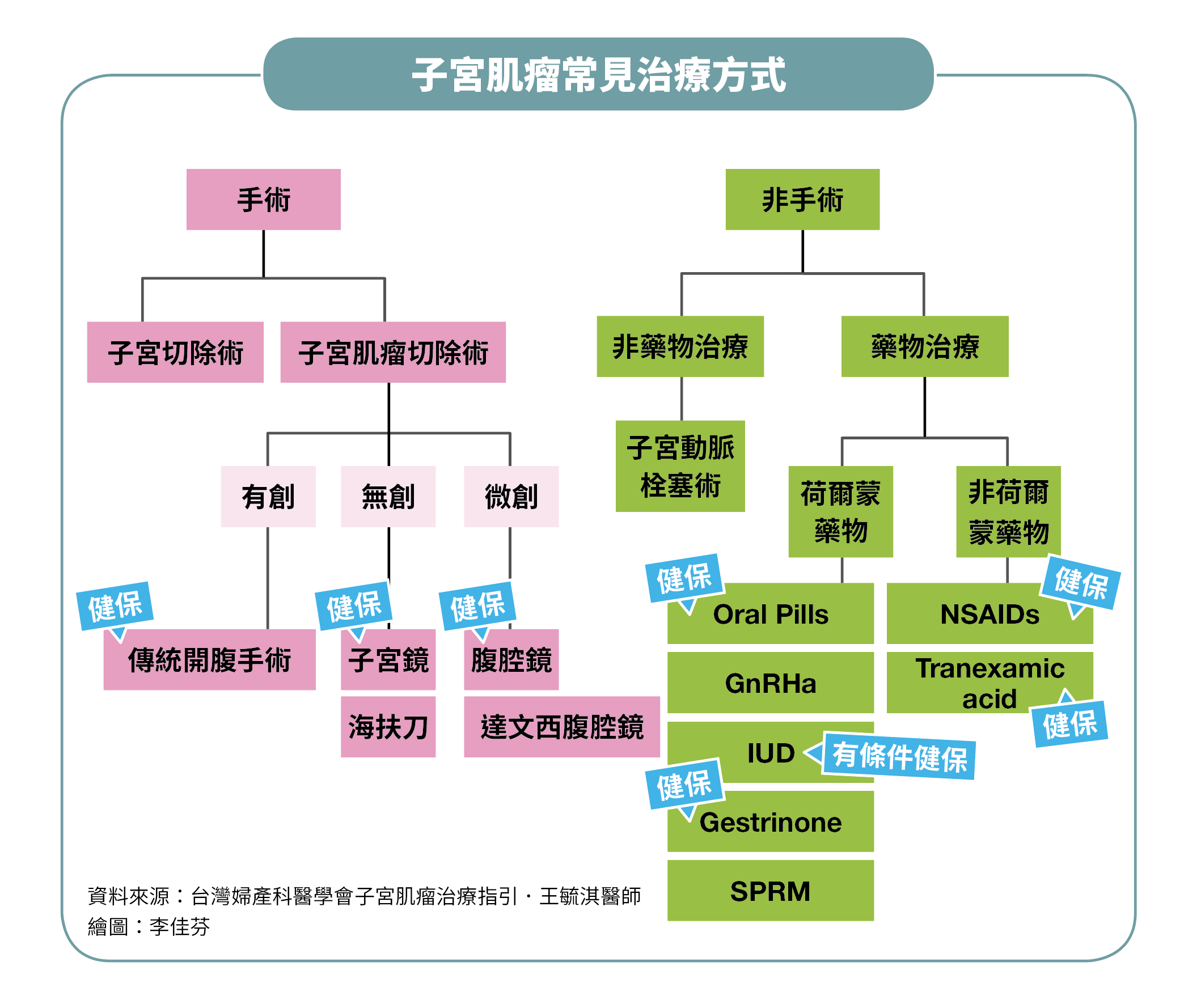
一張圖秒懂子宮肌瘤治療方式

子宮肌瘤是子宮平滑肌與結締組織纖維異常增殖長出腫瘤,是最常見的良性腫瘤,三軍總醫院婦產部婦癌科主任王毓淇表示,根據統計,30歲以上的女性平均發生率約20%,40至50歲則為50%〜77%。更年期後因少了荷爾蒙的刺激,子宮肌瘤可能隨之萎縮(不是消失)。
有症狀多積極接受治療
大多數的子宮肌瘤沒有症狀,通常在健康檢查、例行婦科檢查或懷孕前檢查後被發現。小於5公分以下的肌瘤,固定每隔半年到1年以超音波追蹤即可。不過,追蹤治療中的肌瘤若成長快速,小心有千分之3至7的機會,可能轉變為子宮肉癌,這是癌細胞容易移轉的癌症,應尋求開刀治療。大於5公分且有症狀,就應評估進一步治療。(推薦閱讀:懷孕發現子宮肌瘤不擔心)
大部分沒有症狀的子宮肌瘤患者,可能連定期追蹤都懶得做,反觀有症狀且已影響到日常生活作息的患者,多願意積極接受治療,王毓淇醫師表示,常見困擾患者的症狀如下:
.生理期疼痛:子宮肌瘤過大造成子宮不正常收縮,生理期時,疼痛異常,可能因此影響工作。
.不正常出血:是肌瘤患者常見的症狀,可能是經期延長,也可能是出血量過多,有些出血量大的患者,血色素偏低,甚至有長期貧血的問題,或是頭暈、呼吸急促,也可能影響心臟功能。
.頻尿:子宮肌瘤過大時,也會出現壓迫症狀,造成嚴重頻尿(每日可能多達15至20次)、有尿液感卻又解不出(或只能解出少量尿液)、腹脹、腹痛等不適症狀。
.影響懷孕:子宮肌瘤與懷孕有密切的關係,「子宮就好像房子,就這麼大的地方,若被肌瘤占去大部分的空間,即使順利懷孕,可能造成流產、早產;若是肌瘤生長位置在低位,因產道受阻,多無法自然產而必須選擇剖腹產。當然,因為肌瘤而無法順利受孕的不孕患者比比皆是」。
治療方式多種.與醫師溝通
當前治療子宮肌瘤的方式有多種選擇,就先以一張圖表讓大家一目瞭然。(推薦閱讀:治療子宮肌瘤的方式.因人而異)
手術治療
關於手術治療方式,王毓淇醫師說明如下:
.切除子宮:多發性患者、肌瘤體積大或已完成生育大事者,臨床上,多會建議選擇切除子宮,可避免再長肌瘤,或是未來可能有子宮內膜癌、子宮肌肉癌,子宮頸癌的風險,「又分為全切除與保留子宮頸的次全切除」。切除子宮的方式又分為經陰道切除、經腹部手術、腹腔鏡(含達文西腹腔鏡)切除子宮。有患者擔心切除子宮後,就不再是女人了,他解釋,「分泌女性荷爾蒙的是卵巢,不是子宮」。
.切除子宮肌瘤:適合為了生育,只想拿掉子宮肌瘤的患者,「但要小心10年內有20%復發的機會」。切除子宮肌瘤的手術方式有多種選擇,可依據肌瘤大小、數量、生長位置、壓迫程度考量,與醫師詳加討論,看自身狀況適合傳統開腹手術(傷口大)、無創(沒有傷口)或微創(傷口小)手術。
每一種手術都有其優缺點,傳統開腹可看得清楚,也儘可能將肌瘤清除乾淨,適合子宮肌瘤較大者,但傷口大、出血多,復原期久。無創手術雖沒有傷口,卻有其適用條件,若4公分以下的子宮腔內肌瘤,且在子宮腔的部分在50%以上,可利用經陰道、子宮頸進入子宮腔內的子宮鏡進行切除;海扶刀是利用超音波熱能聚焦在子宮肌瘤內部,燒灼肌瘤血管以及組織,使肌瘤消融縮小至壞死,然後需數個月的時間讓壞死組織自行吸收或纖維化,雖然免開刀,但無法進行病理切片檢查,患者必須承擔可能是惡性腫瘤的風險。微創手術雖有傷口小、失血少、沾黏少與恢復快的好處,若是肌瘤位置不好(後壁或擴韌帶型)、太大(適用小於10公分的肌瘤),或高度疑似惡性腫瘤時,就不適宜採用微創手術。
王毓淇醫師強調,為了後續的生育著想,患者應慎選專精的醫師執行手術,執刀醫師會對「子宮縫合」慎重以待,「尤其是在子宮壁與子宮腔要小心縫合,以避免增加子宮破裂的機會」,他建議,患者最好於術後半年再懷孕,讓傷口癒合好,有助減少子宮因懷孕被撐大而產生生產時子宮破裂的風險。
非手術治療
若不想手術治療者,也有非手術治療的方式,即「子宮動脈栓塞術」,在X光透視導引下,將微小的導管經由鼠蹊部動脈,倒入子宮動脈內注射栓塞劑,阻絕子宮肌瘤的血液供應,使肌瘤壞死縮小。
子宮肌瘤切除手術不簡單
不說你不知道,其實切除子宮肌瘤的手術比切除子宮還複雜,王毓淇醫師說,同是採用達文西手術,切除肌瘤的出血量比切除子宮還多,「子宮肌瘤一切就冒血,術後也容易有出血問題,無形中,增加手術的困難度」,即使是很小的肌瘤,切除時也很容易出血,若是顆數多,處理上更加麻煩,因此,必須慎選執刀醫師。由於每位醫師的經驗值不同,有的醫師不覺得8公分的肌瘤算「大」顆,有的卻會建議患者轉診,這也讓部分患者必須輾轉在各家醫院探詢適合的執刀醫師。
他補充,當然這也是有子宮肌瘤的患者在剖腹生產時,並不會同時處理肌瘤的問題,就是擔心出血嚴重,提高手術的困難度,「若要手術處理,通常於產後觀察半年,再考慮進行手術」。

藥物治療
王毓淇醫師指出,藥物治療分為兩大類:荷爾蒙藥物與非荷爾蒙藥物。
.非荷爾蒙藥物:以症狀改善為主,NSAIDs(非類固醇抗發炎藥物)作用為減少經血量(可減少30%出血)與止痛、Tranexamic acid(抗纖維蛋白溶解藥物)則為止血劑。
.荷爾蒙藥物:可做為手術前的緩衝之用,觀察患者服用藥物後的改善狀況,一方面評估是否需要手術,一方面則是讓子宮肌瘤變小或先改善出血量,可適用微創手術。「以藥物做為術前或術後的輔助治療,成為治療的另一種選擇」。目前使用的藥物如下:
1.SPRM(黃體素接受器調節藥物):這是近年所引進的藥物,可有效縮小子宮肌瘤,從臨床效果來看,服用1個月就可讓肌瘤變小,半年可縮小達40%〜50%。對於接近更年期的患者來說,既可改善出血過多、疼痛的症狀,也能讓肌瘤縮小,若能持續撐到更年期的自然萎縮,且無症狀的話,可能就此免於手術;如變大的話,就需要另外的治療。即使仍需接受手術治療,因肌瘤變小而增加選擇手術方式的彈性,且可降低手術時間與術中出血量。若患者一時未能決定處理方式,選擇此藥物治療,可說是「進可攻,退可守」。
不過,服用前建議須接受肝指數檢測,避免因增加肝代謝而造成肝損傷;原本有肝功能不全之女性則不適合服用。吃藥期間,月經不會來,又不致產生更年期不舒服的情形,比起其他藥物,副作用相對輕微,藥物以3個月為1個療程,兩個療程間須相隔兩次生理期。
2.GnRHa(促性腺激素釋放激素抑制劑):具有讓子宮肌瘤萎縮,改善經血過多目的,但會完全抑制女性荷爾蒙,使之暫時進入更年期的停經狀態,停藥後,肌瘤會再度長大。服用半年以上,還會增加骨質疏鬆症的風險,通常用於手術前的治療。
3.Oral Pills(避孕藥):利用避孕藥來控制月經的量與月經來時的疼痛,且不用擔心再長出新的肌瘤。
4.IUD(子宮內避孕器):將黃體素放置於子宮內避孕器,放進子宮內,讓黃體素慢慢擴散,可達成避孕效果及改善因子宮肌瘤造成經血過多的問題。目前是採有條件健保給付(血色素小於10gm/dl,女性正常為為12.0〜16.0gm/dl)。雖然不需要天天口服藥物,但存在容易自子宮掉出來的問題,且裝置初期常見經血滴滴答答的現象。
5.Gestrinone(男性荷爾蒙):以男性荷爾蒙衍生物抑制女性荷爾蒙生成,使子宮內膜萎縮而減少出血。
子宮肌瘤的各式症狀擾人,但如何選擇治療方式,相信也困擾不少患者,不妨多與醫師溝通,必要時,可聽取第二醫師的意見,以找出適合自己的治療方式,才能順利擺脫子宮肌瘤的困擾!(推薦閱讀:子宮肌瘤的治療方式)