人工生殖.圓一個生兒育女的夢

在以前早婚的年代,夫妻都很年輕,在沒有避孕的狀況下,一年生一個很常見,甚至有人是年頭生一個,年尾生一個,對大多數的夫妻而言,生孩子完全不是問題,一家有三五個孩子的算正常,多則八九個也不少見,最後還需要政府「踩剎車」,推動節育政策。
如今,現代人普遍晚婚,自然晚育,只是錯過了黃金生育期,加上生理器官也逐漸邁向老化之路,無形中,讓生孩子變得不再像以前容易,根據統計,在台灣,每七對夫妻就有一對不孕,即使難有「孕」氣,但想要孩子的心卻依然迫切,怎麼辦呢?感謝人工生殖科技的興起,給了許多人希望,並且一圓夢想!
儘早尋求專業協助
臺北榮民總醫院婦女醫學部生殖內分泌不孕症科主任暨中華民國生育醫學會理事長李新揚表示,女性應把握黃金生育期,若面臨不孕的問題,應儘早就醫以尋求生殖醫學的專業協助,現在有多元化的治療方式,醫師會針對個別情況擬定個人化療程,他以「35歲之前不嫌早,40歲以前不嫌晚,40歲以上永不放棄」,鼓勵受不孕問題所困擾的女性積極求醫!
李新揚醫師指出,不孕症是指夫妻有規律性生活、未避孕,經過1年仍無法懷孕,這時,就需要醫療的協助,「1年的期限是針對未滿35歲的女性所訂,35歲以上者,只要規律性生活達半年卻未懷孕,就要積極就醫」。
治療理由
對於想生卻遲遲無法如願的不孕夫妻,接受不孕治療的最大理由莫過於早點圓夢!畢竟比起自然受孕的有限機會,人工生殖是相對兼具效率且成功機率高的方式。
李新揚醫師提醒,「上述不孕症的定義對象較廣泛,建議月經週期短於24天或超過35天的女性,應該要早點求醫,因為卵巢功能不佳,能懷孕的時間很短,再等待自然受孕是浪費青春,不如利用這段時間採用成功機率高的方式幫助懷孕」。另外,有子宮內膜異位、經痛、巧克力囊腫或子宮肌腺症病史者,也應早點尋求不孕症治療。
當然,懷孕不只是女性一人的問題,「若先生之前有隱睪症、癌症接受化療、年輕時得過腮腺炎的病史,與精蟲少或活動力差的問題,這些都會影響自然懷孕的機率,最好早點接受不孕症治療」。
檢查方式
不孕的問題可能出在女性身上,也可能是男性,因此,最好雙方同時都接受相關檢查:
女性檢查方式
1. 抽血檢查
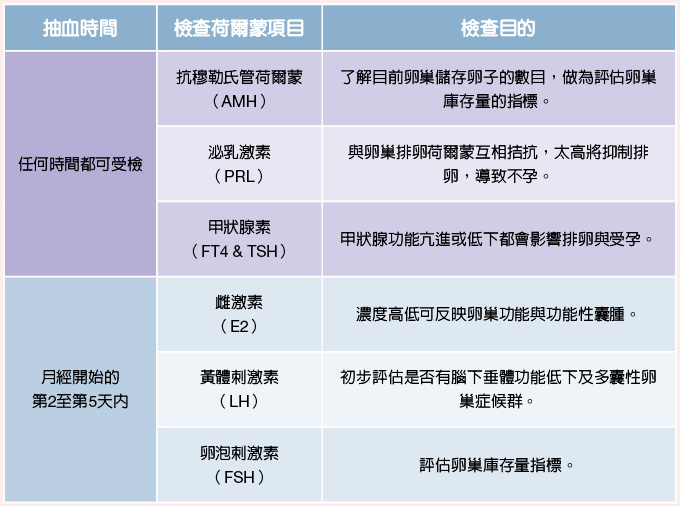
李新揚醫師指出,抽血驗荷爾蒙依抽血時間分為兩類:一類是任何時間都可以抽血檢驗的抗穆勒氏管荷爾蒙(AMH)、泌乳激素(PRL)與甲狀腺素(FT4 & TSH);一類則需要在月經開始的第2至第5天內抽血,檢測雌激素(E2)、黃體刺激素(LH)、卵泡刺激素(FSH)。
2. 陰道超音波
利用陰道超音波觀察女性子宮、卵巢及輸卵管構造,了解是否有病灶,如:巧克力囊腫、畸胎瘤、肌瘤、腺肌症等。同時,也可測量基礎濾泡數與子宮內膜厚度等,李新揚醫師補充,「測量基礎濾泡數可預測卵巢庫存量,評估是否需要更積極的方式幫助受孕;子宮內膜過薄或過厚都不利受精卵的著床,隨著月經週期讓子宮內膜的厚度有所變化,排卵期前後是子宮內膜厚度最大值,以此厚度評估是否可順利懷孕最為準確。為了方便患者安排到院檢查時間,初診可安排在月經開始的第2天至第5天,當天抽血,並預約在排卵期前後複診,在複診日做陰道超音波檢查並且看抽血及超音波報告」。
3. 子宮輸卵管攝影
利用X光觀察輸卵管是否有病變或阻塞,以及子宮腔的體積、構造是否異常。檢查時間為生理期結束後。檢查方式是將顯影劑注入子宮腔內,若輸卵管暢通,則顯影劑會經由子宮及輸卵管流入腹腔內,再照X光。此一檢查可同時確認輸卵管是否有水腫,若有積水可能影響胚胎著床。
4. 其他
李新揚醫師補充,若有骨盆腔發炎病史,還需要自子宮頸採樣以進行披衣菌DNA檢測。因骨盆腔發炎病史對生殖系統可能造成慢性傷害,影響受孕能力與增加子宮外孕的機會。
男性檢查方式
相對於女性繁複的檢查方式,男性檢查方式很簡單,第一步就是精液分析,只要取出精液送檢即可(通常在禁慾3至5天後,用自慰的方式將精液收集)。從檢體中分析精子的數目、活動力與形狀,是否對自然懷孕造成影響,並視狀況評估接受下一步檢查的必要性與種類。


